产前常规检查(初诊)
出处:按学科分类—医药、卫生 北京出版社《临床护理全书妇科·产科分册》第90页(4093字)
从确诊早孕时开始就应进行常规妇科检查,以便了解软产道及盆腔内有无异常;测血压作为基础血压;检查心肺;检查尿常规及尿糖等。一般于孕20周检查一次,孕28周前每四周检查一次,以后每两周一次,孕36周以后,每周检查一次。如发现异常,则增加检查次数,必要时作细胞遗传学等特殊检查。
①询问病史:按妇科病史系统问诊,但要注意:
A.推算预产期:末次月经第一日,月份减3或加9,日数加7。
B.了解本次妊娠过程:有无早孕反应、病毒感染,并了解用药史、胎动开始时间、有无阴道流血、头痛、心悸、气短、下肢水肿等。
②全身检查:按常规进行全身检查,但要注意:
A.身材矮小(140cm以下)者常伴有骨盆狭窄,尤应注意检查脏器特别是心脏有无病变。
B.检查脊柱及下肢有无畸形。
C.检查乳头发育情况:乳头大小及有无凹陷。
D.测量血压:孕妇正常血压应不超过16.9/11.7kPa(130/90mmHg)或不超过基础血压3.9/1.95kPa(30/15mmHg)。
E.测量体重:妊娠晚期体重每周增重不应超过500g,超过者多有水肿或隐性水肿。
③产科检查:包括腹部检查、骨盆测量、阴道检查及肛诊。
A.腹部检查:排尿后,孕妇仰卧于检查床上,头部稍垫高,露出腹部,双腿略屈曲稍分开,使腹肌放松。检查者站在孕妇右侧进行检查。
 视诊:观察孕妇腹部形状及大小,腹壁有无妊娠纹、手术瘢痕及水肿等。腹部过大,子宫底过高者,应考虑双胎、羊水过多或胎儿过大等;腹部过小、子宫底过低者,应考虑胎儿宫内生长迟缓、孕周推算错误等;腹部向两侧膨出、子宫底较低者,横位可能性大;腹部向前膨出(尖腹,多见于初产妇)或向下悬垂(悬垂腹,多见于经产妇)者,应考虑骨盆狭窄。
视诊:观察孕妇腹部形状及大小,腹壁有无妊娠纹、手术瘢痕及水肿等。腹部过大,子宫底过高者,应考虑双胎、羊水过多或胎儿过大等;腹部过小、子宫底过低者,应考虑胎儿宫内生长迟缓、孕周推算错误等;腹部向两侧膨出、子宫底较低者,横位可能性大;腹部向前膨出(尖腹,多见于初产妇)或向下悬垂(悬垂腹,多见于经产妇)者,应考虑骨盆狭窄。
 触诊:注意腹壁肌肉的紧张度,有无腹直肌分离,注意羊水的多少及子宫肌的敏感度。
触诊:注意腹壁肌肉的紧张度,有无腹直肌分离,注意羊水的多少及子宫肌的敏感度。
运用伦纳德(leonard)氏四步触诊法检查子宫大小、胎产式及胎方位;作前三步手法时,面向孕妇,作第四步手法时,面向孕妇足端。
第一步手法:检查者双手置于孕妇子宫底部,了解子宫外形并摸清宫底高度,估计胎儿大小与妊娠周数是否相符;然后双手指相对轻推,判断宫底胎儿部分,如为胎头则硬而圆,有浮球感;如为胎臀则较软而宽,形状略为不规则。
第二步手法:检查者将两手分别置于孕妇腹部两侧,一手固定,另一手轻轻深按检查,两手交替,仔细分辨胎背及胎儿四肢的位置。平坦饱满者为胎背,并确定胎背向前、向后或向侧;高低不平可变形者为胎儿肢体,且有时在动,更易诊断。
第三步手法:检查者将右手置于孕妇耻骨联合上方,拇指与其余四指分开,握住先露部,进一步查清是胎头或胎臀。左右推动以了解是否衔接,如仍浮动,表明尚未入盆,如已衔接,则不能推动。
第四步手法:检查者两手分别置于先露部两侧,在近骨盆入口方向向下深按,再次核对先露部的诊断是否正确,并了解先露部入盆程度。如先露部为胎头,两手下按,则一手可顺利进入盆口,另一手则被胎头隆凸阻挡不能前进。胎头俯屈(枕先露)时,胎头隆凸部为额骨,与胎儿肢体同侧;如胎头仰伸(面先露),则胎头隆凸部为枕骨,与胎背同侧(图Ⅱ-6)。
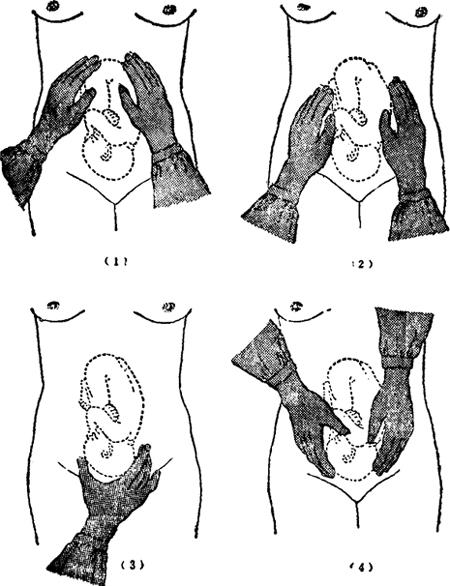
图Ⅱ-6 胎位检查——四步确诊法
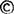 听诊:胎心音在靠近胎背上方的孕妇腹壁上听得最清楚(图Ⅱ-7)。
听诊:胎心音在靠近胎背上方的孕妇腹壁上听得最清楚(图Ⅱ-7)。
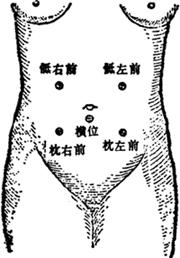
图Ⅱ-7 胎心音听诊部位
B.骨盆测量:包括骨盆外测量、骨盆内测量及X线测量三种。
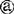 骨盆外测量:在骨盆外用骨盆测量器测量,因操作简便,临床上仍广泛应用。
骨盆外测量:在骨盆外用骨盆测量器测量,因操作简便,临床上仍广泛应用。
髂棘间径(IS):孕妇取伸腿仰卧位,测两髂棘间距离(图Ⅱ-8)。正常值为23~26cm。

图Ⅱ-8 测量髂棘间径
髂嵴间径(IC):孕妇体位同上,测两髂嵴外缘最宽的距离(图Ⅱ-9)。正常值为25~28cm。

图Ⅱ-9 测量髂嵴间径
以上二径线可间接推测骨盆入口横径的长度。
·粗隆间径(IT):孕妇伸腿仰卧位,测两股骨粗隆外缘的距离(图Ⅱ-10)。正常值为28~31cm。此径线可间接推测中骨盆横径的长度。
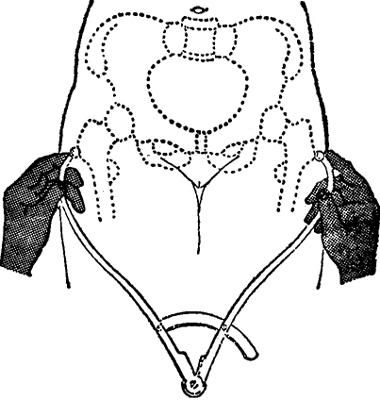
图Ⅱ-10 测量股骨粗隆间径
·骶耻外径(EC):孕妇取左侧卧位,右腿伸直,左腿屈曲;测第五腰椎棘突下凹陷处至耻骨联合上缘中点的距离(图Ⅱ-11)。正常值为18~20cm。此径线可间接推测骨盆入口前后径长度,是骨盆外测量中最重要径线。

图Ⅱ-11 测量骶耻外径
出口横径(TO):出口横径也称坐骨结节间径。孕妇取仰卧位,两腿屈曲,双手抱双膝;测两坐骨结节内侧缘的距离(图Ⅱ-12)。正常值为8.5~9.5cm。此径线可直接测出骨盆出口横径长度。
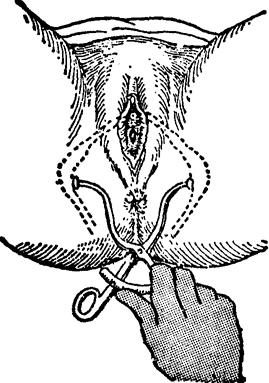
图Ⅱ-12 测量出口横径
耻骨弓角度:检查者将两拇指尖斜对拢,放于孕妇耻骨联合下缘,两拇指放在耻骨降支上面,测两拇指间角度(图Ⅱ-13)。正常值为90°,小于80°为不正常。此角度可反映骨盆出口的宽度。
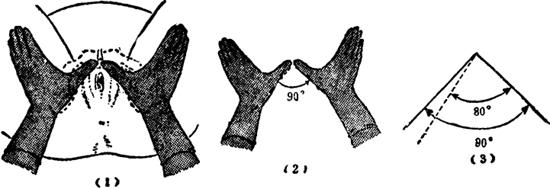
图Ⅱ-13 测量耻骨弓角度
 骨盆内测量:孕妇取截石位,外阴部消毒。检查者戴消毒手套并涂润滑油,动作要轻柔。
骨盆内测量:孕妇取截石位,外阴部消毒。检查者戴消毒手套并涂润滑油,动作要轻柔。
·骶耻内径(即骶耻斜径亦称对角径):即自耻骨联合下缘至骶岬上缘中点的间距。正常值为12.5~13cm,减去1.5~2cm,即为骨盆入口前后径的长度,即真正骶耻内径或称真结合径的长度。测量方法是:检查者将一手的食指、中指伸入孕妇阴道,用中指尖触及骶岬上缘中点,食指上缘紧贴耻骨联合下缘,用一手食指准确标记此接触点,然后抽出阴道内手指,测中指尖至此接触点的距离(图Ⅱ-14),再换算出真结合径约11cm。中指尖在阴道内触不到骶岬,表示此径线大于12cm。测量时间以孕24周后、孕36周前阴道较松软时为宜;过早,则阴道较紧,影响操作;过晚,则临近预产期,易导致感染。
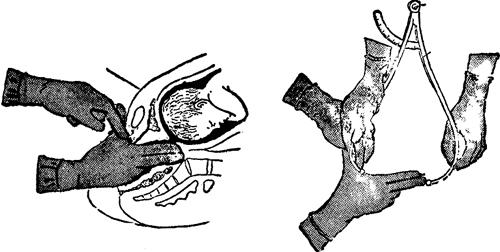
图Ⅱ-14 测量骶耻斜径示意
·坐骨棘间径:正常值约为10cm。方法是:检查者将一手食指、中指放入孕妇阴道,分别触及两侧坐骨棘,估计其间距离(图Ⅱ-15)。也可用中骨盆测量器,检查者用手指引导测量。

图Ⅱ-15 测量坐骨棘间径示意
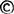 X线测量法:包括骨盆入口上下摄影法和骨盆侧面摄影法。
X线测量法:包括骨盆入口上下摄影法和骨盆侧面摄影法。
骨盆入口上下摄影法(图Ⅱ-16):此法的特点是:可把握整个骨盆形态(图Ⅱ-17),易判断骨盆入口状态。可测量横径。
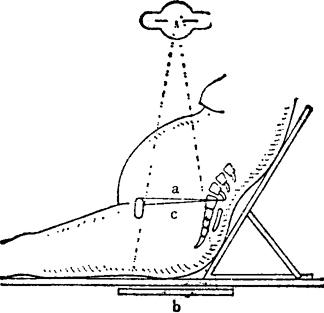
图Ⅱ-16 骨盆入口上下摄影法示意

图Ⅱ-17 骨盆形态
骨盆侧面摄影法(图Ⅱ-18):此法的特点是:可测出骨盆前后径(图Ⅱ-19)。可了解胎儿先露部在骨盆内的下降状态以及头位的旋转状态。可观察骶骨、尾骨形态。可测量儿头。

图Ⅱ-18 骨盆侧面摄影法示意
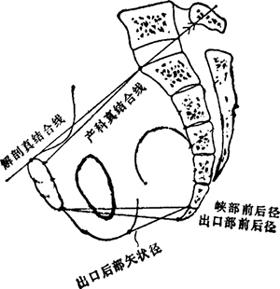
图Ⅱ-19 骨盆前后径
C.阴道检查:孕妇于妊娠早期初诊时应行阴道检查,以了解产道、子宫及附件有无异常。妊娠24周后,应同时测量骶耻内径和坐骨棘间径。妊娠最后一个月及临产后,应避免不必要的阴道检查。
D.肛诊:可了解先露部、骶骨、坐骨棘、坐骨切迹及骶尾关节活动度。扪清骶尾关节后,可测量出口后矢状径(图Ⅱ-20)。
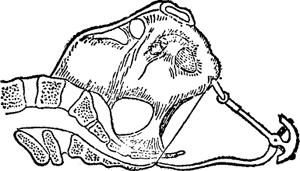
图Ⅱ-20 测量骨盆出口后矢状径
④化验检查:化验检查包括血型、血常规、尿常规等,必要时作肝、肾功能检查。