房室结及房室交界区
出处:按学科分类—医药、卫生 复旦大学出版社《简明临床心电图手册》第53页(8463字)
1.交界性早搏(premature junctional contractions)
交界性早搏的期前异位激动起源于房室交界区。
(1)常见病因包括:
·洋地黄中毒;
·迷走张力增高;
·奎尼丁或普鲁卡因酰胺过量;
·使用拟交感药物(异丙肾上腺素、肾上腺素);
·低氧血症;
·心衰等。
交界性早搏的电生理特征是自律性增高或折返。
(2)交界性早搏的心电图表现为:
出现期前的QRS-T波:
·P波可出现在QRS波之前(P-R<0.12s),也可出现在QRS波之后(R-P<0.20s),QRS波前后也可无P波(单向传导阻滞);
·代偿间歇常完全(图57)。
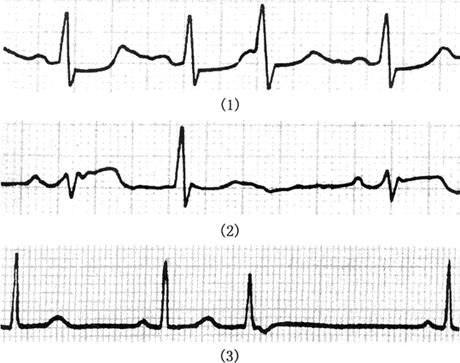
图57 交界性早搏
(1)P波出现在QRS波之前;(2)QRS波前后无P波(中图);(3)在QRS波之后
(3)处理:交界性早搏本身常不需治疗,但若有可逆转的病因,则应予积极处理,如洋地黄中毒等。
2.交界性逸搏、逸搏心律(junctional escape beat or escape rhythm)
(1)诱因:交界性逸搏是由于窦房结发出激动过于缓慢时,交界区即发出逸搏以代偿。交界性逸搏常发生在早搏长代偿间歇后、窦性停搏或窦房阻滞后,常不需治疗。
(2)心电图表现:长间歇后出现,QRS波与窦性时相似,P′波可出现在QRS波之前(P′-R<0.10s)或之后,也可无P波(图58)。
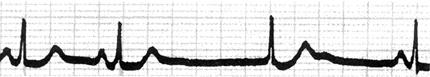
图58 交界性逸搏
交界性逸搏的形成机制如图59所示。

图59 交界性逸搏的形成机制
(3)症状:交界性逸搏心律是指连续出现若干交界性逸搏,频律齐,但较缓慢,约为40~60次/分(图60)。病人常感心悸,室率过慢时可出现黑矇或晕厥。
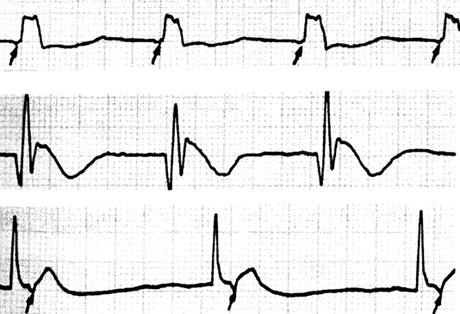
图60 交界性逸搏心律
(4)处理:同窦缓,必要时植入临时起搏器。房室结折返性心动过速射频消融术中可出现交界性逸搏,术后一般可恢复正常。
3.交界性心动过速(junctional tachycardia)
交界性心动过速也称非阵发性交界性心动过速(nonpar oxysmal junctional tachycardia)或加速性交界性心动过速(accelerated junctional tachycardia),也有学者以是否出现窦性心律而将两者区别开来。
(1)常见病因包括:
·洋地黄过量;
·风湿热;
·急性下壁心梗;
·电解质紊乱;
·低氧血症等。
(2)心电图表现:心率为70~130次/分(多数为70~100次/分),窦性心律与交界性心律可缓慢交替出现,可见房性融合波(图61)。
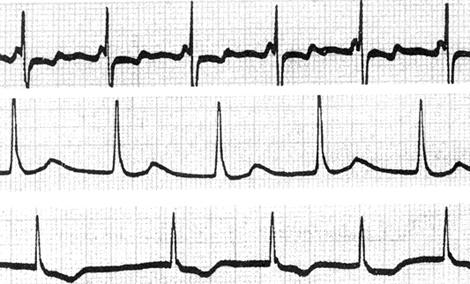
图61 交界性心动过速
(3)处理:加速性交界性心动过速的出现对于正在接受洋地黄制剂治疗的病人来说,可能是洋地黄中毒的一个表现,临床医生应急查洋地黄血药浓度,观察中毒的其他表现,及时停用洋地黄制剂。加速性交界性心动过速时房室常不同步,可使心排出量减少20%左右,病人可出现心悸等症状。
4.反复心律(reciprocal beat)
交界性逸搏心律中偶可出现反复心律(图62)。心电图特征为:QRS波后出现一逆行P波,继之又出现QRS波群,R-P′>0.20s。反复心律的机制是折返激动,逆行P波即为房性回波(atrial echo)。
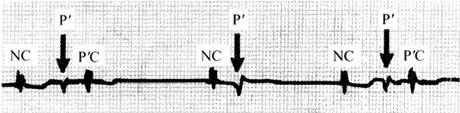
图62 反复心律
5.预激综合征(pre-excitation syndrome)
预激综合征分3类:
·W-P-W综合征;
·L-G-L综合征;
·变异型预激综合征。
(1)W-P-W综合征:W-P-W综合征与左、右Kent旁道参与折返有关。显性旁道有前向传导功能,隐匿性旁道不能前传,只能逆传。
大多数房室折返性心动过速是由隐匿性旁道参与的。W-P-W综合征病人心脏常正常,少数右侧旁道可合并Ebstein畸形。
1)W-P-W综合征的心电图表现为:
·P-R<0.12s;
·QRS>0.10s;
·QRS波起始部(40ms)粗钝,称为delta波,也可间歇出现(图63);
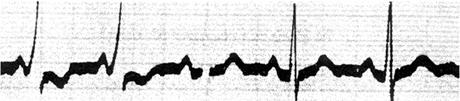
图63 间歇性预激
·可有继发性ST-T改变。
W-P-W综合征发病机制如图64所示。
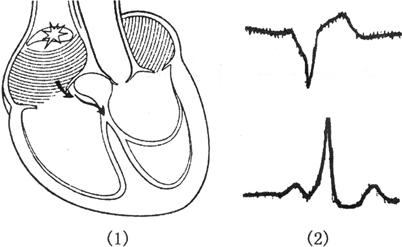
图64 W-P-W综合征发病机制
(1)W-P-W综合征机制;(2)delta波方向
delta波不明显时可嘱病人屏气、使用药物(阿托品、异丙肾上腺素或洋地黄)、压迫颈动脉窦等无创性方法,使预激波变明显。
W-P-W综合征的心电图应与下列情况相鉴别:束支传导阻滞、心肌梗死、右心室肥厚、室早、心肌病的心电图等。
2)分类:W-P-W综合征分为A、B、C3型。
·A型(图65)V1~6导联预激波正向,R/S>1;
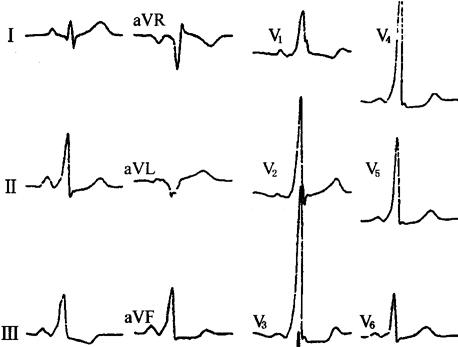
图65 W-P-W综合征(A型)
·B型(图66)V1~3导联R/S<1;
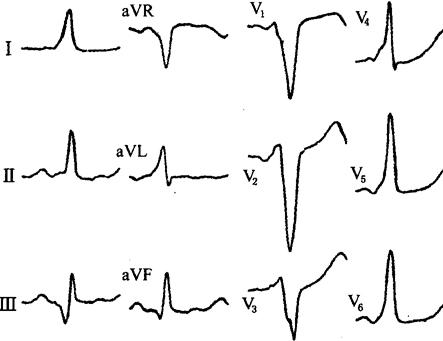
图66 W-P-W综合征(B型)
·C型V5~6导联R/S<1。
3)W-P-W综合征的旁道定位顺序为:
·V1导联:R/S>1为A型(左侧旁道);R/S<1且Ⅰ、aVL导联delta波正向为B型(右侧旁道)。
·确定右侧旁道后,观察V1导联delta波:正向为游离壁旁道,负向为间隔部旁道。后观察Ⅱ、Ⅲ、aVF导联:delta波正向、R/S移行在V3导联后为右前间隔或右前侧壁旁道;delta波负向,R/S移行V1~2导联为右后间隔或右后侧壁旁道。右中间隔旁道:Ⅰ、Ⅱ、aVL导联delta波正向,Ⅲ、aVF导联呈负向,R/S移行在V2导联前后。右侧壁旁道:Ⅱ导联delta波正向,aVF导联呈负向,R/S移行在V2导联之后。
·确定左侧旁道后,若Ⅱ、Ⅲ、aVF导联delta波向上为左前;若Ⅱ、Ⅲ、aVF导联delta波向下为左后;若Ⅰ、aVL导联delta波向下为左前;若Ⅰ、aVL导联delta波向上为左后。
注意:预激不明显时,以V1导联R/S来判断左、右侧旁道常不准确。
4)症状及处理:W-P-W综合征可伴发阵发性室上速、房颤、房扑、室颤等(图67、68)。W-P-W综合征伴快速型心律失常可予射频消融术治疗,术前行食管及心内电生理检查。
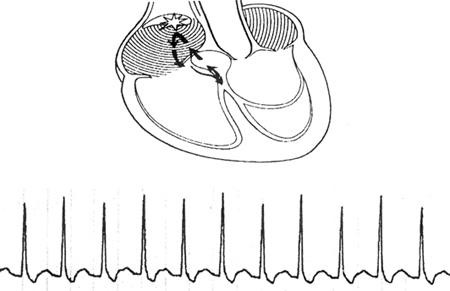
图67 W-P-W综合征伴阵发性室上速
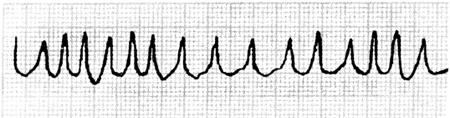
图68 W-P-W综合征伴房颤
(2)L-G-L综合征:L-G-L综合征(图69)可能与房室结内旁道、心房-希氏束旁道和James纤维有关。其电生理特征是加速的房室传导现象。
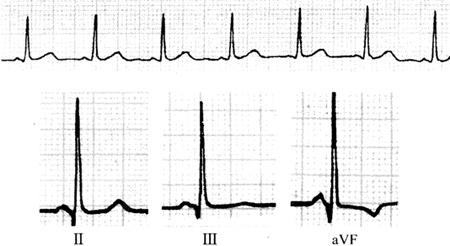
图69 L-G-L综合征
1)心电图表现为:P-R间期<0.12s,QRS波正常,起始部无预激波。
2)症状:L-G-L综合征也可伴发阵发性室上速等快速型心律失常。
3)处理:可使用β受体阻滞剂、钙阻滞剂、Ⅰ类抗心律失常药,必要时予射频消融术治疗。
(3)变异型预激综合征:与Mahaim纤维(结-室或束-室旁道)有关。
1)心电图表现为:P-R间期正常,QRS波时间延长,QRS波起始部有预激波,伴继发性ST-T改变。
2)症状:可伴发心动过速。
3)处理:药物(β受体阻滞剂、钙拮抗剂)和射频消融术。
6.房室传导阻滞(atrioventricular block)
(1)Ⅰ度房室传导阻滞:P-R间期≥0.21s,可由于心房、房室结、希氏束或双侧束支水平传导延迟所致(图70)。
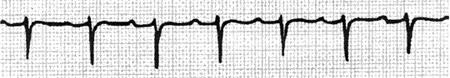
图70 Ⅰ度房室传导阻滞
1)发病的常见原因有:
·迷走张力增高;
·急性心梗;
·地高辛中毒等。
2)症状:Ⅰ度房室传导阻滞者常无症状。
3)处理:若无症状,不需要治疗。定期观察,必要时行心内或食管调搏电生理检查。
(2)Ⅱ度Ⅰ型房室传导阻滞(文氏型阻滞)(图71):P-R间期逐渐延长,直到1个P波被阻滞,发生1次QRS波脱落。

图71 Ⅱ度Ⅰ型房室传导阻滞(文氏型)
1)病因:Ⅰ型阻滞的阻滞区70%位于房室结,多为功能性,也可由于急性下壁心梗、心肌炎、风湿热、药物[洋地黄、普萘洛尔(心得安)、地尔硫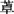 (合心爽)]中毒或电解质紊乱所致。
(合心爽)]中毒或电解质紊乱所致。
2)心电图表现:
·若阻滞在房室结或希氏束内,QRS波常正常;
·若阻滞在双侧束支,QRS波常宽大畸形。
3)处理:若无症状,可不必处理。可行阿托品试验,心率增快时,P-R间期可缩短。射频消融术中或术后出现Ⅰ度、Ⅱ度房室传导阻滞可予激素治疗。必要时行心内或食管电生理检查以评价阻滞部位及病变的严重程度。
(3)Ⅱ度Ⅱ型房室传导阻滞(图72):
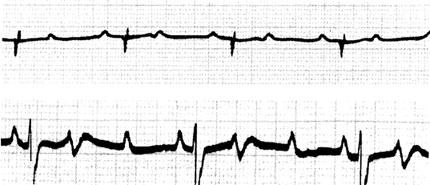
图72 Ⅱ度Ⅱ型房室传导阻滞
1)心电图特征为:
·P波末下传(QRS波脱落)前后的P-R间期恒定,无文氏现象存在;
·2∶1阻滞的程度较轻,>3∶1阻滞的程度较重,称为高度房室传导阻滞;
·阻滞区在希氏-浦肯野系统内,70%的病人QRS波宽大畸形;
·阻滞程度严重者可见逸搏或逸搏心律。
2)常见病因为:急性前间壁心梗。
3)症状:Ⅱ度Ⅱ型房室传导阻滞常伴有头晕、心悸、黑朦等症状,有时可出现晕厥。
4)治疗:Ⅱ度Ⅱ型房室传导阻滞者对阿托品的反应差,常需急诊植入临时起搏器,观察数日并行心内或食管电生理检查,必要时植入永久起搏器。
(4)Ⅲ度房室传导阻滞:
1)心电图表现为:
·完全性房室分离,房率>室率;
·室率缓慢(30~45次/分)、律齐;
·阻滞在房室结内,室率为40~55次/分,QRS波正常;
·阻滞在希氏束内,室率为30~50次/分,QRS波正常;
·阻滞在双侧束支水平,室率为25~40次/分,QRS波增宽。
2)常见病因:
·急性下壁心梗、迷走张力增高、急性心肌炎、地高辛或普萘洛尔(心得安)中毒、电解质紊乱等可致一过性或可逆性Ⅲ度房室传导阻滞;
·急性前壁心梗、传导束退行性病变可致持续性Ⅲ度房室传导阻滞(图73)。
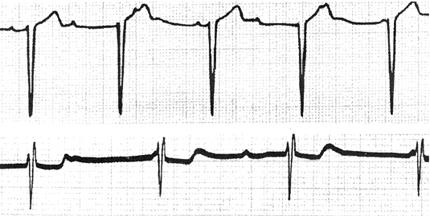
图73 Ⅲ度房室传导阻滞
房室脱节(图74)与Ⅲ度房室传导阻滞的不同点在于其室率高于或接近于心房率,而Ⅲ度房室传导阻滞时室率低于房率。
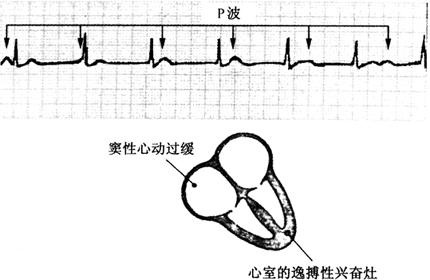
图74 房室脱节
3)症状与诊断:临床医生应注意:房颤时室率缓慢且室律齐可诊断为Ⅲ度房室传导阻滞。临床电生理检查可确定阻滞部位,阿托品试验可评价逸搏心律的稳定性。Ⅲ度房室传导阻滞者常可出现阿-斯综合征或猝死。
房颤伴Ⅲ度房室传导阻滞如图75所示。
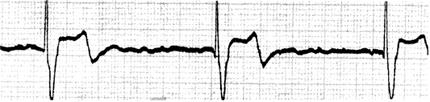
图75 房颤伴Ⅲ度房室传导阻滞
4)处理:
·一过性Ⅲ度房室传导阻滞者治疗的重点是解除病因,可植入临时起搏器以过渡治疗;
·不可逆的Ⅲ度房室传导阻滞对药物的反应差,应根据条件植入永久性起搏器。
7.起搏心律(electronic pacemaker)
目前临床上常使用临时性起搏器、永久性起搏器(VVI、AAI、DDD)等(图76~79)。
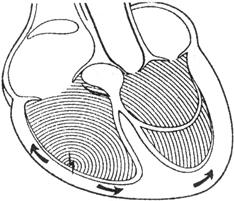
图76 VVI起搏示意图

图77 VVI起搏心电图
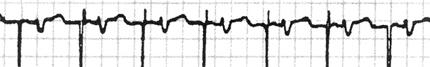
图78 AAI起搏心电图
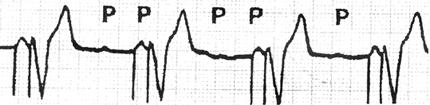
图79 DDD起搏心电图
8.阵发性室上速(paroxysmal supraventricular tachycardia)
阵发性室上速可分为房室折返性(AVRT)和房室结折返性(AVNRT)2类。临床上最大的特点是心动过速。
(1)房室折返性心动过速(atrio-ventricular reentry tachycardia,AVRT)(图80):

图80 房室折返性心动过速
1)心电图表现为:
·窦性心律时,心电图可表现正常,也可以是典型的预激;
·心动过速时,律均齐,频率为150~250次/分,可见逆行P波,R-P>70ms;
·QRS正常(正向型)或宽大QRS波(逆向型)。
2)症状:青年人多见,50%可出现束支传导阻滞。
3)治疗:室上速发作中止,可使用ATP20mg或腺苷6~9mg静推,也可使用普罗帕酮(心律平)或胺碘硐,禁用洋地黄,慎用钙拮抗剂;根除室上速可予射频消融术(RFCA)治疗,成功率>95%,复发率<5%,并发症<1%。术前应行食管或心内电生理检查。
(2)房室结折返性心动过速(atrioventricular node reentry tachycardia,AVNRT)(图81):房室结构存在快经和慢经,常见心动过速为慢快型,慢经为正向传导;少见心动过速为快慢型,快经为正向传导。

图81 房室结折返性心动过速(伪r/s波)
1)心电图表现为:
·窦性心律时心电图正常;
·心动过速时QRS波正常、律齐,频率为130~230次/分;
·P′波在QRS之前、中或后,P′波与QRS波的终末部相重叠,可见“伪r波”,在aVR、V1导联明显,R-P′<70ms。
2)常见病因:心动过速发作可由交感张力增高、情绪激动、焦虑、紧张、饮酒、喝咖啡、吸烟、水及电解质失衡等诱发,也可无明显诱因。
3)治疗:同房室折返性心动过速。其形成机制如图82所示。
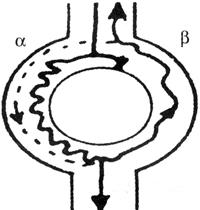
图82 房室结折返性心动过速的形成机制