期前收缩
出处:按学科分类—医药、卫生 上海科学技术文献出版社《临床心律失常诊疗手册》第26页(4059字)
期前收缩亦称过早搏动,简称早搏,为最常见的心律失常,系心脏某一部分较基本心律提前发出冲动,提早引起心脏部分或全部除极所致。
【诊 断】
期前收缩按发生部位分窦性(包括窦房交界处性)、房性、交界性及室性4类。其中以室性期前收缩最多见,次为房性及交界性,窦性期前收缩极为罕见。按其发作频率,每小时≤10次称为偶发期前收缩,每小时≥30次期前收缩者称为频发期前收缩;按形态是否一致分为单形性和多形性两种;按发生部位,分为单源和多源,后者为期前收缩形态和配对间期均不相同。两个期前收缩连续出现者为成对期前收缩,3~5次期前收缩连续出现为成串或连发期前收缩。
室性期前收缩系希氏束分叉以下部位的心肌提前激动,使心室提前除极所致。基于临床诊断及治疗需要,Schamrah将室性期前收缩分为两种类型:
(1) 心脏病出现的室早:①多形性室早;②二联律;③连发性室早(成对、室速);
(2) 应考虑有器质性心脏病的室早:①伴有左室增大和STT异常;②运动诱发的室早;③室早的QRS呈低电压,QRS>0.14秒,T波两肢对称。
(一) 危险程度分级
1.Lown分级 按体表心电图,包括持续长时间的动态监测,对室性期前收缩的危险程度进行分级(表231)。1971年Lown对急性心肌梗死的室性期前收缩进行分级,1975年重行修订,将第5级RonT删除。
表2-3-1 室性期前收缩的Lown分级标准

(续 表)

2.Myerburg分级 按室早频率和形态的危险程度分级法(表232)。
表2-3-2 Myerburg室性期前收缩危险程度分级
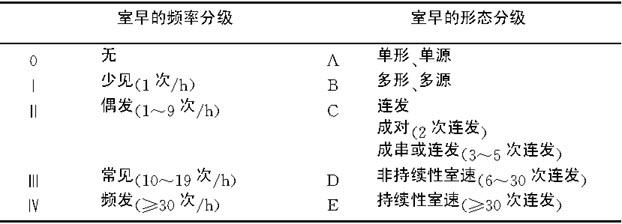
3.Bigger分级 Bigger等在Myerburg分级的基础上,结合心脏病严重程度和左心室功能情况,将室性心律失常分为良性室早、潜在恶性室早和恶性室早3种(表233)。
表2-3-3 Bigger室性期前收缩危险程度分级

4.Surawicz分级(表234)。
表2-3-4 Surawicz室性期前收缩危险程度分级

5.铃木分级 铃木等将动态心电图(DCG)的室早计数达1000个/24h定为Lown Ⅱ级标准,进而按昼夜的室早数量分布分型:①Ⅰ型(日型):白天的室早数超过夜间2倍/小时者;②Ⅱ型(夜型):夜间室早数超过白天2倍/小时者;③Ⅲ型(昼夜型):昼夜室早的数量相等。
(二) 临床价值判定
室性期前收缩需就病史、临床症状、体征结合以心电图为主的辅助检查,综合分析,方可判定其临床意义。符合下述之一可视为具临床意义,应予相应处理:① 兼有各种器质性心脏病、心功能不全和心绞痛发作者;② 伴心肌缺血、心肌梗死、心肌肥厚或其他心律失常等基础心电图异常者;③ 运动后或心率增快后室早增多者;④ 年龄超逾40岁的男性频发室早患者;⑤ 具病理意义的室性期前收缩:QRS波群有切迹、顿挫或升支与降支明显不对称,电压≤1.0mV或时限>0.16秒,ST段水平样压低,T波和QRS波主波同向或T波对称倒置呈冠状T波或尖锐者;有Q波的室早;⑥ Lown Ⅲ级以上的室性期前收缩;⑦ 联律间期极短型(<320ms)室早、多类型室早(同时合并房性和交界性期前收缩)和双向型室早;⑧ 起源于左心室(呈右束支阻滞图形)的室早多为器质性,而起源于右心室者(呈左束支阻滞图形)则多为功能性;⑨ 室早后第1个窦性PQRST波和STT改变者;⑩ 室性期前收缩指数<1.0(RR′/QT)(RR′为期前收缩的联律间期,QT间期为前1个心搏的QT间期),或RR′间期<0.43秒者易于引发室速或室颤;⑾室早患者曾有室速和室颤发作病史者;⑿伴发于LQTS室早者。
【治 疗】
(一) 治疗原则无器质性心脏病基础,且无明显症状者,无需用药;而遇明显症状,并影响工作及生活者,则可给予镇静剂治疗,无效者选用美西律和普罗帕酮;心率偏快,血压增高者给予β受体阻滞剂。
器质性心脏病伴轻度心功能不全者,需针对基础心脏病处理。室早引起明显症状者酌用美西律、普罗帕酮等抗心律失常药物。器质性心脏病并较重的心功能不全者,心电图描记有成对或成串室早者,首选胺碘酮、利多卡因、美西律,次选普罗帕酮、莫雷西嗪(乙吗噻嗪)、普鲁卡因胺等。仍未奏效者,可短时慎用丙吡胺或阿普林定,必要时尚可联合给药。急性心肌梗死早期出现的室早,宜静脉输注胺碘酮、利多卡因。延至急性心肌梗死后期和陈旧性心肌梗死之室性期前收缩,则应选用胺碘酮或β受体阻滞剂。
(二) 常用药物
1.紧急处理
(1) 胺碘酮:本品作用不受射血分数心功能影响,于急性心肌梗死及充血性心力衰竭出现频发室性期前收缩者,采用胺碘酮治疗可降低猝死的发生率,并对其他心律失常也有抑制作用。研究尚发现,该药对总死亡率无负性影响,故为一种相对安全及有效的药物。常用剂量为150~300mg(5mg/kg)加于5%葡萄糖液250ml中缓慢静脉推注,或按5mg/kg剂量加于5%葡萄糖液250ml中,在2h内滴入。尔后按15mg/(kg·d)静脉滴注维持,共1~2天。同时口服胺碘酮200mg,tid,连续服用1周后减量至200mg,qd,或1周服5天,200mg/d,停2天,再服维持之。
(2) 利多卡因:器质性心脏病,或兼伴心功能不全出现频发室早,尤其是成对或成串者,可静注利多卡因。而对拟诊或确诊急性心肌梗死患者曾以利多卡因为常规预防性应用者,现有争议。研究发现,尽管心室颤动的检出率减少33%,但死亡率却并不降低,系与致命性心动过缓和心脏停搏有关,故现已废弃预防性应用利多卡因。本品常用剂量是50~100mg(1.0~1.5mg/kg)稀释后静脉推注。无效者可每隔5~10min重复1次,以1h总量不超过300mg为度。有效后改1~4mg/min静脉滴注,维持24~72h。稳定后可改口服美西律。
(3) β受体阻滞剂:临床无血流动力学障碍和房室传导阻滞的急性心肌梗死患者,可给予普萘洛尔、阿替洛尔以及美托洛尔等β受体阻滞剂治疗,以降低早期心室颤动的发生率。
(4) 维拉帕米:尤适用于特发性室性心动过速和极短联律间期型室性心动过速者。常用剂量为5mg加于5%葡萄糖液20ml中缓慢静脉推注(10min),注射10min后无效,可追加5mg,总量不超过20mg为宜。口服者按40~80mg,每日2~3次服用。
(5) 普罗帕酮:70mg(1.0~1.5mg/kg)加于5%葡萄糖液20ml内缓慢静脉推注,无效时10~20min后重复70mg。尔后按1~2mg/min速度静脉滴注维持,逐渐更换口服普罗帕酮。
(6) 苯妥英钠:主要用于洋地黄中毒者的心律失常。250mg(5mg/kg)加注射用水20ml,缓慢静脉推注,多在5~10min内起作用。若无效,每隔15min重复用100mg,总量不超过500mg。
(7) 硫酸镁:2.5g肌内注射,或以5%葡萄糖液将本品稀释为1%溶液,按1g/h的速度静脉滴注72h,尔后逐渐减量至每日5g静脉滴注。
2.非紧急处理
(1) β受体阻滞剂:尤适用于交感神经兴奋或儿茶酚胺过多,运动引起心肌缺血导致室性期前收缩;嗜铬细胞瘤、左房室瓣脱垂及肥厚型心肌病时的室性期前收缩。常用剂量为:普萘洛尔10~30mg,tid;阿替洛尔12.5~25mg,bid,长期使用β受体阻滞剂不宜骤然撤药,以免发生撤药综合征。
(2) 钙离子拮抗剂:维拉帕米40~80mg,qd~tid;地尔硫 30mg,tid。
30mg,tid。
(3) 美西律:100~200mg,q8h。
(4) 普罗帕酮:100~200mg,q8h。
(5) 胺碘酮:200mg,tid,连续服1周后减量至200mg,bid,连续服1周后减量至200mg,qd,或1周服5天,每天200mg,停2天再服。