胆管结石
出处:按学科分类—医药、卫生 科学技术文献出版社《肝胆胰外科疾病诊断标准》第126页(7401字)
一、概述
胆管结石分为原发性胆管结石和继发性胆管结石。原发性胆管结石是指原发于胆管系统内的结石,继发性结石是指来自胆囊内排至胆总管内的结石。二者的结石性质有所不同。原发性胆管结石的性质一般为以胆红素钙为主的色素性结石,仅有极少数为胆固醇性结石,另称为原发性胆固醇性肝内结石。继发性胆管结石以胆固醇性结石为主。原发性胆管结石发生的部位不同,无论外科治疗原则还是疑难程度都有很大不同,因此,根据临床的实际需要,以左右肝管的汇合部将胆管系统分为肝内胆管与肝外胆管两部分,将原发性胆管结石分为单独的肝内胆管结石(Ⅰ型)、单独的胆总管结石(E型),更常见的是肝内外胆管均有结石(IE型)(图14—1)。在原发性胆管结石的这3种类型中,肝内胆管结石是外科处理中的难点。
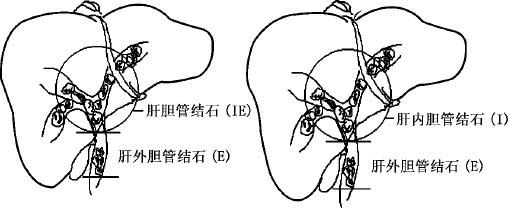
图14—1 原发性胆管结石的部位与名称
原发性肝内胆管结石通常又称肝胆管结石,是指存在于左右肝管分叉部以上的胆管结石,即肝内型(Ⅰ型)。在我国,肝胆管结石属原发性胆管结石病的重要组成部分,由于肝胆管结石所处的特殊位置,临床上的特殊表现、复杂的病理生理学改变以及一系列的严重并发症,对外科治疗技术的要求极高,是原发性胆管结石病中治疗最为困难的一组疑难疾患。因此,肝胆管结石治疗的成败是决定原发性胆管结石病外科疗效的关键。
肝胆管结石病,是指原发于肝内胆管的结石病,故首先源于肝内胆管,多见于左、右肝管分叉部以上的胆管。其基本病理改变是肝内胆管扩张与狭窄,并胆管机械性梗阻、胆管感染和肝实质损害。虽然原发性胆管结石病在我国是一常见病,但在20世纪50年代以前,由于国内一直沿用国外的教科书和文献报道的胆石症概念,即主要着眼于胆囊结石与继发性胆总管结石的治疗,尚缺乏对该病的认识,这是导致具有我国特殊内容的胆石病外科治疗效果极不理想的主要原因。其中最突出的问题就是肝胆管结石以及由此引起的一系列严重并发症,这在当时国外的医学文献和教材中很少提及,因而缺乏有效、系统的治疗方法。近50年来的临床实践,使得具有我国胆石症特殊内容的原发性胆管结石病,尤其是肝胆管结石及其并发症的外科治疗取得了长足的进步,并以其系统的诊断治疗的原则、方法获得了良好的远期外科治疗效果。
二、病因及发病机制
肝胆管结石即原发性肝内胆管结石,有关其成因,以往的研究较多,也形成了各具特色的几种学说。这些学说之间有所区别也有所交叉且互为补充。但总的来讲,直至现在,人们对结石的形成仍没有一个清晰的认识。
传统观点认为,肝内胆管结石的形成主要与胆管细菌感染、胆汁淤滞和胆管寄生虫病等因素相关,诸多事实也支持这个观点。胆汁淤积是肝内胆管胆色素类结石形成的必要条件。相应的事实在临床上见于胆管部分狭窄时,阻塞上方胆管内结石形成;手术治疗后结石复发者多存在肝内胆管狭窄;所熟知的胆管结石模型也是部分结扎动物的胆总管,在结扎上方注入细菌而形成结石。20世纪60年代Maki总结前人的研究成果提出了β葡萄糖醛酸苷酶学说。该学说认为,感染胆汁中细菌产生大量的β葡萄糖醛酸苷酶将结合胆红素即二葡萄糖醛酸苷胆红素水解成非结合胆红素(UCB)和葡萄糖醛酸,UCB再与钙离子结合而析出胆红素钙。Maki学说较为明确地解释了胆管感染与胆管结石形成的关系,而且强调了β葡萄糖醛酸苷酶在胆管结石形成中的重要作用,为胆管结石成因的研究做出了重要贡献。但进一步的研究表明,胆汁酸可增加胆红素钙在胆汁中的溶解度,进而可以防止胆色素结石的形成。显然这一现象是无法单独用β葡萄糖醛酸苷酶学说来解释的。于是出现了胆红素钙的沉淀溶解平衡学说。这一学说认为当胆汁中Ca2+或UCB的浓度增加或胆汁环境改变使胆红素钙的溶解度降低时,形成胆红素钙沉淀;相反,当Ca2+或UCB的浓度降低或胆汁对胆红素钙的溶解度增加时,表现为胆红素钙沉淀溶解,不易形成结石。与β葡萄糖醛酸苷酶学说联系起来看,胆汁中β葡萄糖醛酸苷酶活性升高时,UCB浓度增高,促进成石。因此,也可以认为β葡萄糖醛酸苷酶学说是沉淀—溶解平衡学说中的一环。同时在胆管梗阻、感染、炎症的情况下,胆管壁炎性增生、纤维化,继而弹性张力减弱、对应力波的振动和传播亦降低,使胆管内压力明显下降,致使胆汁流速减慢,有利于胆汁中“成石物质”析出。而且当胆管发生狭窄时,狭窄上方的胆流产生旋涡,易使细小的微粒发生聚集,形成结石。以往的研究大多认为肝内胆管结石主要以胆红素类结石为主。但近年来发现,肝内胆管的胆固醇结石越来越多,而且无论是否存在胆管感染或梗阻这些结石都可发生。这一情况提示我们,成石问题不仅仅存在于胆管微环境的改变,其源头很可能在于肝细胞代谢功能的改变。以往的研究大多未涉及胆汁由肝细胞分泌这一过程。感染和梗阻等因素固然是成石的重要方面,但可能仅是成石的“促动因素”而非真正的“始动因素”。“始动因素”可能在于肝细胞功能的改变。有研究证实,生长激素与胆红素类结石的形成有一定的相关性,并且指出生长激素可能是通过对代谢的影响而发挥作用,这进一步支持肝内胆管结石与肝细胞的代谢有关的观点。因此,对肝代谢的基础研究显得尤为重要。只有从根本上认识“成石性胆汁”的形成机制,才能从源头上阻断甚至逆转肝胆管结石病的发生。
三、流行病学
过去认为,原发性胆管结石病在亚洲地区是少见的,国内外所谓胆石症概念一般认为主要在于胆囊结石及其进入胆总管的继发性结石,而对原发性胆管结石的早期报道也仅限于少数病例,因此未能引起足够的重视。就是这种结果与观念,使得传统的胆石症概念占主导地位,而对胆管结石的原发性问题尚缺乏全面的认识。1957年,黄志强对我国重庆1944年后西南医院(228例)与重庆地区(351例)总计579例胆管手术病例进行来分析,结果发现,胆石症占294例(50.8%),非结石性胆管病为285例(49.2%),原发性胆管结石占全部胆石症病例的44.6%(131/294),其中肝胆管结石占38.3%(113/294),而且,明确指出胆管结石与胆管感染、胆管蛔虫症有明显关系。虽然此项结果在国内属于地区性的报道,但足以说明原发性肝胆管结石的极高发病率,这与以往欧美国家报道的结果存在显着性差异。这一发现对于以往我国胆石症内容的崭新认识具有重大意义。随着对原发性胆管结石病在我国具体情况的再认识,临床发现的病例数量与报道亦日趋明显增加。1963年出版的《黄家泗外科学》对发表在《中华外科杂志》上共计2398例胆石症进行了综合分析,胆囊结石占36.4%,继发性胆管结石14.3%,原发性胆管结石(含肝胆管结石)为49.3%。调查的结果也显示,肝胆管结石是原发性胆管结石病中的重要组成部分,一般情况下,在原发性胆管结石发病率高的地区与人群中,肝内胆管结石的发病率也高。
除中国大陆之外,东南亚的一些国家和地区,肝胆管结石的发病率也很高。韩国的相对发病率为17.0%~18.3%,马来西亚约为11.0%,日本为4.1%~4.6%。这些结果均显示出肝胆管结石在农村中常见,而在城市人口中少见。
虽然各地的病例来源与统计方法有所差别,结果也可能差异较大。但总的来看,原发性胆管结石发病率高的地区与人群,肝胆管结石的发病率也高,而且,乡村地区的发病率明显高于城市人群,这与他们的生活环境、卫生条件、营养结构等因素有关,胆管感染与胆管寄生虫病在这些地区发病率极高,而与种族无明显关系。
四、病理学改变
根据以左、右肝管汇合部上下统一划分为肝胆管系统与肝外胆管系统,以及结石在胆管内的分布情况,将原发性胆管结石分为三型:单纯肝内胆管结石;肝内、外胆管结石;肝外胆管结石。三者虽然在临床表现、病理生理学和并发症间存在相似之处,难以截然分开,但各自又有其特点。肝胆管结石时肝脏的临床病理学和病理生理学变化,表现在不同部位胆管梗阻与胆管感染所引起的肝脏整体或局部的形态结构与功能的变化。左右肝管汇合部以下肝总管、左右肝管同时梗阻与一侧或一叶的肝胆管梗阻的病理和病理生理学效应是完全不同的。认识后者的重要意义集中表现在,肝内胆管结石引起的临床病理学与病理生理学改变的特殊性,在诊断处理上具有非常重要的意义。
肝内胆管结石临床病理学的突出特征,是一严格的肝内节段性病变,病变范围内肝组织纤维化、萎缩乃至丧失功能等改变,这些变化随胆管梗阻与感染的程度、反复性、时间长短等因素而表现出结构与功能破坏的严重程度不同。临床实践中发现,肝内胆管结石临床病理学的另一特征是一侧或一叶的肝胆管梗阻时,患侧肝脏明显纤维化、萎缩,肝叶门静脉小支呈现进行性破坏、闭塞,门静脉血流向对侧转流,病侧肝脏细胞停止分泌胆汁,对侧或者说未被累及的肝脏因功能需要却有明显的代偿增大,临床上可以出现肝脏明显的不对称性,患者不出现黄疸或明显的肝功能损害。
结石患者再次手术的发生率极高,在再次手术的患者中,肝胆管狭窄的发生率与再次手术次数间呈直线上升。在治疗肝内胆管结石的同时,若对肝胆管狭窄未予充分矫正,则是外科治疗失败的主要原因。
肝胆管结石时胆管壁细胞的增生可以发生肝胆管癌。我国在20世纪70年代以后开始注意研究肝胆管结石合并胆管癌发生的病理现象,胆管癌在肝胆管结石病例中的发病率0.36%~10%或更高不等。更重要的是,肝胆管结石合并肝胆管癌可以发生在已经手术不含结石的肝内胆管,从首次胆管手术至发现肝胆管癌时间为3~40年,平均10年。在这些病例中均无例外地存在胆管感染和胆汁淤滞,后两者可能比结石本身的机械刺激更为重要。通过对并发肝胆管癌和单纯肝内胆管结石的胆管的连续切片和特殊染色的病理学研究,阐明了反复的胆管感染造成的黏膜炎症改变,广泛或局部糜烂、溃疡导致不典型增生,最终移行成腺癌的病理发展规律。
五、临床表现
原发性肝胆管结石与肝外胆管结石并发者常见,其他肝胆管结石还可以继发于胆管狭窄、胆肠吻合术后、先天性胆管囊性扩张症等胆管疾病。从早期的局限于肝段肝管分支内的结石,至后期的遍及肝内、外胆管系统甚至并发胆汁性肝硬变、肝萎缩、肝脓肿等,故肝内胆管结石的临床表现可以是多方面的,也是复杂多变的。疼痛是由于肝胆管结石常合并有胆总管结石,故典型的胆绞痛是最常见的症状。但是,当胆总管结石发生急性胆管感染时,则难以区别肝内胆管结石与肝外胆管结石的疼痛。一般说来,单纯的肝内胆管结石无典型的胆绞痛表现,引起局部肝胆管炎时仅表现出肝区的胀痛不适。肝右叶与肝左叶的肝胆管结石的临床表现程度有所差别,左轻右重,右后段肝胆管结石合并感染常引起右胸背部深部的持续性疼痛。反复发作的胆管梗阻和不同程度的急性化脓性胆管炎,以及由此而产生的多种局部的和全身性的并发症。在慢性期,症状不典型,常误诊为慢性消化不良、胃病等。发病初期,常为间歇性的上腹痛,偶有发热,经过多次这样的发作之后,可出现腹痛、寒战、发烧、黄疸的典型急性梗阻性化脓性胆管炎的症状;若阻塞未能很快解除,病情将迅速发展,可出现低血压、败血症、严重肝功能损害等并发症;晚期患者可发生多发性胆管源性肝脓肿、胆汁性肝硬变身体检查,急性期时,患者常有轻度至中度黄疸,肝肿大并有明显的触痛,约15%的患者有脾肿大;50%的患者,入院时可触到肿大的胆囊,部分患者,由于腹壁肌肉强直或胆囊放大网膜包裹,术前可能未扪及肿大的胆囊,但在手术中证实胆囊是肿大的,因而原发性胆管结石所引起的黄疸与由继发性胆总管结石所引起者不同,后音的胆囊壁常增厚,胆囊萎缩不能触及。病程长者,患者常有严重的全身消耗、贫血、营养不良、皮下水肿、低蛋白血症等。实验室检查,在急性发作期,有显着的中性多核白细脑升高,当合并严重化脓性胆管炎时,白细胞计数常升高至20×109/L以上,不少患者血培养有细菌生长,肝功能常呈明显的损害,表现为血清转氨酶的急剧升高,血清胆红素、碱性磷酸酶、谷氨酞转肽酶升高,当胆管梗阻和感染改善后,血清面的改变亦迅速降低至正常。老年患者的病情发展更迅速,亦更容易出现败血症、低血压、休克,并可能发展至多器官衰竭。原发性胆管结石多属阴性结石,故在X线平片上不能显示:慢性期时,口服法胆管造影常不显影或胆囊呈胀大、显影浅淡、收缩减弱;静脉法胆管造影可见肝内、外胆管扩张,肝内常有造影剂滞留,排空迟缓,胆总管内结石的阴影一般显示得不够清晰;经纤维十二指肠镜逆行胆管造影(ERCP),可获得满意的效果。经皮肤肝穿刺胆管造影虽可获得良好的显影,但在有感染时,造影后应保留胆管内导管(PTCD),以引流胆汁。当胆总管下端被结石堵塞,逆行胆管造影失败时,此法是最可靠的诊断方法。实施B型超声显像检查常是首选的影像学诊断方法,其主要发现为胆管系统扩张,特别是肝外胆管,内有多数的强回声光团,有时伴有声影。由于结石较松散,故可能并不伴有声影。B型超声对原发性胆管结石诊断的准确性依赖检查人员的经验,同时对胆管内结石的分布、伴同的胆管病变等,还需要通过胆管造影来加以确定。
由于肝胆管结石发生、发展及其并发症的程度不同,临床表现是十分复杂的,仅凭某些症状的表现在手术前常难以得到明确的诊断与肝胆管结石的定位,由于B超、CT、PTC、ERCP、MRCP等影像手段的进步与广泛应用,使得肝胆管结石的明确诊断、定位以及早期发现成为可能。临床症状表现在某种程度上可以做一概括性的判断,除非患者的症状典型或已出现严重并发症。
六、诊断
肝胆管结石患者表现出如下症状与体征。
(1)长期的胆管疾病史。
(2)反复发作的寒战、发热、黄疸的急性胆管炎症状。
(3)典型的胆绞痛或持续性上腹胀痛。
(4)患侧肝区及胸背部经常性的疼痛不适。
(5)肝区压痛及叩击痛。
(6)肝脏不对称性肿大并有压痛。
(7)一侧肝管梗阻者,可以无黄疸或黄疸轻微。
(8)全身营养不良、贫血、感染表现。
(9)晚期出现肝、脾肿大及门静脉高压。
这些症状可以单一或几个症状综合表现,应结合良好的影像学资料加以分析判断。
七、诊断标准
1.突发上腹部或右上腹绞痛,伴寒战、高热,巩膜及皮肤黄染,多见于肝内外胆管复合性结石梗阻。
2.单纯一侧肝胆管结石和(或)狭窄梗阻的病例,常无明显和突出的上腹绞痛,常表现为病变部位肝区的胀痛和相对的后背痛。因某侧半肝、肝叶、肝段胆管的梗阻及感染,患者可仅表现为严重的全身性感染症状,并可不出现明显的梗阻性黄疸。
3.肝内胆管结石合并肝门部胆管狭窄的病例,有些并不表现为胆管炎急性发作,而仅为持续加重的黄疸,可伴有不规则发热。
4.B超、CT、PTC、ERCP等可确定胆管梗阻的部位、程度和梗阻的性质,以及肝脏受累程度。
八、鉴别诊断
在鉴别诊断上,需要与肝内钙化灶、发生于肝内胆管囊肿如Caroli病继发性肝内结石鉴别;肝内胆管结石合并有肝胆管狭窄时需与肝胆管癌鉴别;肝内胆管结石的并发症如肝脓肿、肝萎缩等需与肝内占位性病变相鉴别等。
肝脏一侧或一叶的肝胆管结石在临床表现上有其一定的特征性表现。不论是否合并有肝外胆管结石,一侧或一叶肝胆管结石常同时有该侧肝管和肝叶胆管狭窄或梗阻。临床可以表现为急性梗阻性化脓性胆管炎或急性梗阻性化脓性肝胆管炎的症状。后者临床症状的严重程度取决于肝胆管梗阻的平面和其引流肝脏的范围,主要特点是可能没有黄疸或只有轻微的黄疸,故与肝脓肿难以鉴别。由于肝胆管结石的病程较长,该侧肝胆管呈进行性扩张,肝实质呈进行性纤维化萎缩,对侧肝脏呈代偿性增大,即临床常见的肝叶“增大—萎缩”复合征表现,对该现象的了解,结合临床无黄疸或黄疸较轻,体征触诊与CT影像所见肝脏不对称性肿大,则可以得到确诊。
参考文献
1 陈小平.外科学.北京:人民卫生出版社,2005
2 董方中,汪道新主译.现代外科诊断与治疗.合肥:安徽科技出版社,1984