心室
出处:按学科分类—医药、卫生 复旦大学出版社《简明临床心电图手册》第78页(8592字)
1.心室肥大(ventricular hypertrophy)
(1)左心室肥大(LVH)的心电图表现为:
·Rv5或Rv6>2.5mV或Rv5+Sv1>4.0mV(男)或>3.5mV(女);
·RI>1.5mV,RavL>1.2mV,RavF>2.0mV或RⅠ+SⅢ>2.5mV;
·电轴左偏(<-30°);
·0.10s<QRS波时间<0.11s;
·ST-T改变。
左心室肥大和左心室肥大伴劳损,如图91、92所示。

图91 左心室肥大

图92 左心室肥大伴劳损*
*:V4~6导联ST段压低,V2~6导联T波倒置
临床意义为:
·左心室肥大常见于高血压、主动脉瓣狭窄及关闭不全、肥厚型心肌病、PDA、VSD、ASD伴二尖瓣裂等。
·诊断左心室肥大应结合心电图、体检和超声心动图等进行综合分析。
·左胸导联R波增高也可见于左束支传导阻滞、预激综合征等,应加以鉴别。
左心室肥大记分法诊断标准如表5所示。
表5 左心室肥大记分法诊断标准

注:≥5分为左心室肥厚,4分为可疑左心室肥厚。
(2)右心室肥大(RVH)的心电图表现为:
·V1导联R/S≥1;
·Rv1+Sv5>1.05mV;
·电轴右偏(≥90°);
·aVR导联R/S≥1;
·V1导联可呈QS、qR型;
·ST-T改变。
右心室肥大和右心室肥大伴劳损如图93、94所示。

图93 右心室肥大

图94 右心室肥大伴劳损*
*:V1~6导联ST段压低、T波倒置
临床意义为:
·右心室肥大见于肺心病、风湿性心脏病(二尖瓣狭窄)、先天性心脏病(肺动脉瓣狭窄、ASD、法洛四联症等)。
·电轴右偏>+110°,对诊断右心室肥大有重要意义。不能过分依赖QRS波电压变化来诊断右心室肥大。
·电轴右偏也可见于完全性右束支传导阻滞、预激综合征等,应注意鉴别。
2.室性早搏(prematuare veutricular contractions,PVCs)
室性早搏(室早)可发生于左心室或右心室。左心室起源的早搏V1导联为R波,V6导联为S波;右心室起源的早搏则V1导联为S波,V6导联为R波。
(1)心电图特征为:
·提前出现的QRS-T波群,其前无P波;
·QRS波宽大畸形,时间>0.12s;
·代偿间歇常完全。
间位性室早是位于2个正常窦性搏动之间的室早。
多源性室早是指室早的起源点有2个以上。室性并行心律的室早与前一心搏间距不等,室早间距相等或有公约数,常可见室性融合波。
室性早搏的形成机制如图95所示。

图95 室性早搏的形成机制
室性早搏的类型如图96所示。


图96 室性早搏的类型
(1)室早连发;(2)间位性室早;(3)室早二联律;(4)多源性室早;(5)室性并行心律;(6)R-on-T
室性融合的波形成机制如图97所示。

图97 室性融合波的形成机制
不同时期的室性早搏如图98所示。

图98 不同时期的室早
(2)诱因与处理:引起室早的原因可分为功能性和器质性2类。
1)功能性室早病人的心脏正常,常由迷走张力增高、焦虑、紧张、饮酒、吸烟、喝咖啡、使用拟交感类药物(肾上腺素、异丙肾上腺素等)、低血钾、洋地黄中毒、低氧血症引起,此类病人不必针对室早进行治疗,去除诱因后,早搏可减少或消失。
2)器质性室早可见于各种心脏病,包括心肌梗死、心肌病等,此类病人的治疗,也是针对基础心脏病的,只有当室早影响了血流动力学或使基础心脏病加重时,才有必要适当使用药物治疗(Ⅰb、Ⅰc、Ⅱ、Ⅲ类抗心律失常药)。
室性早搏Lown分级标准如表6所示。
表6 室早Lown分级标准

临床医生应牢记:无症状室早,不必治疗,也不必向病人过多解释,以免增加病人心理负担;即使有症状,且室早频发,临床医生应客观地向病人及家属说明病情,适当进行治疗;药物无效的频发室早,条件允许时,可试行射频消融术,成功率为80%;心梗溶栓再灌注过程中出现的室早,应高度警惕,可预防性使用利多卡因以防致命性心律失常的发生。
3.心室内差异性传导(intraventricular conduction defect)
由于心室内生理性传导变化,致心室除极顺序改变,QRS波有异于正常的现象,称为心室内差异性传导(心室内差传)。心室内差传常与心率快有关。激动发生越早,心室内差传的可能性就越大,差异的程度也越严重;长间歇后的心搏容易发生心室内差传。心室内差传以右束支阻滞型最多见(图99)。

图99 心室内差异性传导
(1)房早伴心室内差传;(2)房颤伴心室内差传
房颤时室性早搏与心室内差传的鉴别如表7所示。
表7 房颤时室早与心室内差传的鉴别

4.室性心动过速(ventricular tachycardia,VT)
室性心动过速(室速)是指连续5个以上室早形成的异位心律。
(1)分类:
·持续时间<30s的阵发性室速称为非持续性室性心动过速(non-sustained ventricular tachycardia)(图100);

图100 阵发性室速
·持续时间>30s的室速称为持续性室速(sustained tachycardia)(图101);

图101 持续性室速
·QRS波形态一致者称为单形性室速;
·QRS波形态不一致者称为多形性室速(图102)。

图102 多形性室速
·QRS波尖端在等电位线上下扭转,可伴Q-T间期延长,称为尖端扭转型室速(torsade depointes,TDP)(图103)。

图103 尖端扭转型室速
(2)心电图特征为:
·QRS波与窦性心律时不同,呈宽大畸形,时间>0.12s;
·房室分离(室房1∶1逆传者除外),P波节律慢于QRS波节律;
·可见心室夺获和(或)室性融合波。
室速的电生理可能与折返激动、自律性增高、后除极及触发活动有关。
室速向室颤转变如图104所示。

图104 室速向室颤转变
宽QRS型心动过速除室速外,还应考虑:
·心动过速伴心室内差异性传导;
·心动过速伴束支传导阻滞;
·预激综合征心动过速发作;
·房颤、房扑伴心室内差异性传导。
宽QRS波心动过速的鉴别要点如表8所示。
表8 宽QRS波心动过速的鉴别要点

(3)Brugada室速分析步骤:
·胸前导联无一个导联QRS波呈RS型,则为室速;
·若有导联呈RS型,测R波起点至S波谷底间距离>100ms者,判断为室速;
·有房室分离者为室速;
·V1、V6导联QRS波形态:V1导联呈单相R波或双相qR、QR、RS波者,高度提示室速;V1导联呈三相rSR′或M型者,室上速可能性大。V6导联有q波,也提示室上速。V1导联QRS有明显切迹(兔耳形)者为室速,V6导联R/S<1则提示室速。V1~V6导联QRS波方向一致,高度提示室速。
室速的诊断如图105所示。


图105 室速的诊断
(1)室速时的房室分离;(2)夺获波;(3)融合波
(4)室速的起源和定位:
·左心室起源的室速(右束支阻滞型):V1导联呈R波或rSR′波等形态,V1~V6导联S波加深,R/S在V6导联<1。具体起源部位应以心内起搏标测为标准;
·右心室起源的室速(左束支阻滞型):V1导联呈QS波或rS波等形态,V1~V6导联R波逐渐增高。Ⅱ、Ⅲ、aVF主波向上,提示位于右心室流出道;
·流出道间隔部位置者Ⅰ导联QRS波倒置,电轴右偏,R/S波移行在V4、V5导联;
·流出道游离壁位置者,Ⅰ导联QRS波主波向上,电轴不偏,R/S波移行在V2、V3导联。
左、右心室起源的室速如图106、107所示。

图106 左心室起源的室速

图107 右心室流出道起源的室速
特发性室速病人的预后良好,也有病人室速发作时,血流动力学稳定,但长期频繁发作可致心动过速性心肌病。右心室起源的室速病人应检查右心室发育情况。
(5)引起室速的原因包括:
·冠心病或心肌梗死;
·地高辛中毒;
·心肌病;
·二尖瓣脱垂;
·心衰;
·特发性;
·心梗再灌注等。
下列情况可使Q-T间期延长而致室速(特别是尖端扭转型VT):
-药物:
·Ⅰa、Ⅲ类抗心律失常药;
·三环类抗抑郁药;
·氯丙嗪;
·水合氯醛;
·抗生素(红霉素等);
·有机磷农药;
·造影剂。
-电解质紊乱:低钾、低镁、低钙血症。
-窦缓、房室传导阻滞。
-脑血管意外(蛛网膜下腔出血、脑出血等)。
-甲状腺功能低下。
-室早R-on-T。
-尖端扭转型室速的病因还包括先天性长Q-T间期综合征。
(6)治疗:
1)特发性室速:
·药物治疗包括β受体阻滞剂、乙胺碘呋酮和施太可等。
·非药物治疗:电击复律、射频消融术、外科手术、植入埋藏型自动除颤复律器(AICD)。射频消融术的成功率较高,可根治室速。
2)尖端扭转型室速:后天获得性病人应首先去除诱因,补充钾和镁离子,及时使用电击复律。心率缓慢者可使用异丙肾上腺素或起搏器治疗。先天性患者可使用β受体阻滞剂或起搏器,也可外科手术切除左侧心脏交感神经。
5.室颤、室扑(ventricular fibrillation or flutter)
室扑(图108)表现为较匀齐的粗大波动,频率均为150~250次/分,不能确定QRS及ST-T波。室颤(图109)表现为混乱的不规则波,频率为300~500次/分,有粗颤和细颤之分。

图108 室扑

图109 室颤
(1)细颤;(2)粗颤
(1)室扑或室颤常见于:
·冠心病、心肌梗死;
·心肌病;
·Ⅲ度房室传导阻滞;
·二尖瓣脱垂;
·心脏粘液瘤;
·药物(洋地黄、奎尼丁等)中毒;
·低氧血症;
·酸中毒;
·电解质失衡(低钾、高钾血症);
·也可出现在麻醉、心内或心外手术、心导管术、起搏、电击复律等过程中。
(2)处理:室扑或室颤的处理很紧急:心外按摩、立即行电击除颤,若为细颤,可予肾上腺素(1~5mg)后电击除颤。
6.室性自主心律(idioventricular rhythm)
(1)室性自主心律:
1)心电图表现(图110)为:

图110 室性自主心律
·R-R间期相等或不等;
·P波可见或消失,P与QRS分离,QRS波宽大畸形;
·室率为30~40次/分。
2)常见病因为:室性逸搏(ventricular escape beat),常发生于严重窦性停搏、窦房阻滞和Ⅲ度房室传导阻滞后,也可见于濒死病人室性停搏前。
3)症状:病人可出现低血压、休克、晕厥和心衰等。
(2)加速性室性自主心律(accelerated idioventricular rhythm):
1)心电图表现(图111)为:

图111 加速性室性自主心律
·R-R间期相等或不等;
·P波存在或消失,P与QRS波分离;
·QRS波宽大畸形,室率为40~100次/分。
2)常见病因为:加速性室性自主心律发生于传导系严重阻滞后,也可见于洋地黄中毒病人。
3)处理:急性心梗伴加速性室性自主心律常不需要处理,因这种心律失常属自限性,不影响心梗的病程和预后,但应严密监测,必要时予临时起搏器治疗。
(3)室性停搏(ventricular arrest)是一种终末心电图表现(图112)。
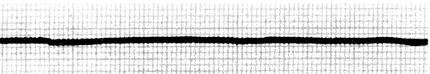
图112 室性停搏
1)常见病因为:常出现于严重窦房结、房室结功能障碍后,也可见于室速、室颤、电-机械分离、室性逸搏后,有些心动过速经药物、电击复律后也可出现室性停搏。
2)症状:突发室性停搏者可出现阿-斯综合征发作和猝死。
3)处理原则:立即心外按摩、电击除颤、心脏起搏等。