惊厥
出处:按学科分类—医药、卫生 中南大学出版社《虞张冯中医儿科手册》第372页(4974字)
惊厥是指全身或局部肌群突然发生不自主的收缩,常伴意识障碍。临床可分为发热惊厥和无热惊厥两大类。前者以颅内外感染引起者最多见;后者常见于癫癎、非感染性颅内疾病、水和电解质紊乱、中毒及先天性代谢性疾病等。高热惊厥是指由中枢神经系统以外的感染所致38℃以上发热而致的短暂惊厥。若惊厥持续15分钟以上,24小时内重复发作,发作后有暂时性神经系统异常者,称为高热惊厥复杂型。凡一次惊厥发作持续30分钟以上或多次频繁发作,两次发作间意识不恢复超过30分钟者称为惊厥持续状态。
小儿惊厥又称“惊风”,属中医儿科四大证(痘、疹、惊、疳)之一,为一种较常见的病证。“惊”是指昏谵惊叫,悸动不安;“风”是指抽搐,两者常常同时出现,故称“惊风”。小儿惊风分为“急惊风”与“慢惊风”两大类。急惊风起病急,多因外感时邪(六淫或疫疠),热极火盛,内扰心肝而发病。此类多属急性热性病。肝主筋、主风,热极生风,风盛则动,故见抽搐。心藏神,热忧心神,故惊悸不安。火盛灼津,熬液成痰,故惊风的同时常伴有喉内痰鸣。因此,热、痰、惊、风四者是互相关联的,既阐明了病因与病机,又描述了临床的表现。
慢惊风多因热性疾病损伤阴血,血不养筋,而致肝风内动;另一部分则因久病损伤脾胃,后天生化不足,筋脉失于濡养,加之脾阳虚衰,运化失健,寒痰内生;肾阳被伤,阴寒内盛,脾失温养;脾肾阳虚,虚极生风,是谓慢脾风。
【辨证论治】
(一)急惊风 多见于各种脑炎、脑膜炎、中毒性脑病的急性期与高热惊厥等。
〔证候〕多为急起高热,双目呆视或上翻,肢体强直或呈角弓反张,或四肢阵阵抽动,喉内痰鸣,唇舌干燥。舌质红,苔黄或黄厚干。脉滑数或弦数。指纹青紫。
〔治法〕清热解毒,凉肝熄风。
〔方药〕羚角钩藤汤。

【歌诀】 镇惊羚角钩藤汤,桑叶菊花鲜地黄,
芍草茯神川贝茹,肝风内动急煎尝。
〔按语〕羚、钩、桑、菊凉肝清热熄风,羚、钩为主药,其中羚羊角对中枢神经系统有抑制作用,对实验动物具有降低药物引起的惊厥作用,又有明显的解热作用,可研粉冲服;钩藤含有钩藤碱,有明显镇静作用,且能制止豚鼠实验性癫癎的发作;茯神安神;川贝清热化痰;鲜生地、芍、草养阴柔肝;竹茹化痰通络。本方主治痰热惊风(即小儿急惊风)。有表证者加①,痰多加②,昏迷加③,或配用紫雪丹以凉开之。有报告用本方全方观察对人工高温所致幼龄大鼠暑风证的作用,结果表明,本方能提高大鼠的热耐受时间,延迟暑风惊厥的发生,缩短惊厥后大鼠的昏迷时间,促进其意识及运动功能的恢复(陕西中医学院学报,1992)。
(二)慢惊风
1.肝肾阴虚 多由急惊风转变而来,常见于各种脑炎、中毒性脑病或脑膜炎恢复期。
〔证候〕热性病后期低热不退,面色灰垢或时泛潮红,汗多,阵阵抽搐,手足心热,四肢拘挛或强直,大便干结。舌质红或绛,少津、少苔或光剥。脉细数无力。指纹淡紫。
〔治法〕滋阴养血,柔肝熄风。
〔方药〕三甲复脉汤。

【歌诀】 三甲复脉牡鳖龟,胶芍麦麻草地随,
热病后期真阴灼,滋阴熄风功可贵。
〔按语〕本方滋阴复脉熄风。对热病之后阴津耗伤,肾阴亏损,肝血不足,水不涵木,肝风内动之阴虚惊风有较好疗效。方中牡、鳖、龟为介(甲虫)类沉降之品,重镇潜阳,对阴液大亏、虚阳上浮用之有效。此“三甲”皆为咸味,其中龟甲咸中带甘,与鳖甲同为平性,潜阳之中尤兼滋阴之效;牡蛎性凉而涩,功擅潜阳敛阴;阿胶味厚滋补,为治血虚要药。芍、草酸甘化阴、柔肝缓急。地、麦滋补阴液。麻仁润燥养阴。惊厥重加①、②、③,此3药均有抗惊厥作用。蝎、蜈为研末冲服量。对舌上津回者,可加黄芪补气。对阴虚风动重症亦可选大定风珠(三甲复脉汤加鸡子黄、五味子);对阴虚风动轻症可选小定风珠(鸡子黄、阿胶、龟板、淡菜)。
2.脾肾阳虚 多见于脑炎或脑病后遗症,大脑发育不全,或见于结核性脑膜炎晚期。
〔证候〕面色 白,精神淡漠,肢冷乏力,缓缓抽动,口鼻气冷,昏睡露睛,溲清便溏,体温不升。舌质淡,苔薄白。脉沉细无力。指纹淡。
白,精神淡漠,肢冷乏力,缓缓抽动,口鼻气冷,昏睡露睛,溲清便溏,体温不升。舌质淡,苔薄白。脉沉细无力。指纹淡。
〔治法〕温补脾肾,回阳救逆。
〔方药〕固真汤加味。
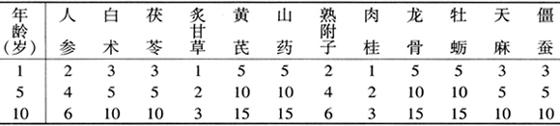
【歌诀】 四君芪山正元饮,再加附桂称固真。
健脾温肾治慢惊,回阳救逆可真神。
〔按语〕本方由表中前8味药组成。前6味药又称正元饮。方中四君子皆甘温之品,益气健脾。人参为补虚扶正的要药,能挽救气虚欲脱之症。黄芪为补气扶阳的要药,可温养脾胃,配人参大补元气;配附子补气助阳:配白术益气补脾。山药补脾胃、益肺肾。附、桂温脾肾,回阳救逆,两药均能温补命火。加用龙、牡以潜阳固脱、重镇安神。天麻甘温,僵蚕辛平,均可平肝熄风。抽搐明显者,亦可加服止痉散(见本节单验方)。
【针灸及单验方】
1.针灸 用于急救止惊,取穴人中、少商、十宣、内关、合谷、涌泉等。对慢惊风,可取大椎、百会、足三里、命门、脾俞、气海、关元灸之。
2.成药验方
(1)安宫牛黄丸:清热解毒,开窍镇痉。其药物组成:牛黄、郁金、犀角、黄连、朱砂、冰片、珍珠、山栀、雄黄、黄芩、麝香,金箔为衣。现《中国药典》中已减去金箔,犀角改为水牛角浓缩粉。每丸3g,小儿小于3岁每次1/4丸;4~6岁每次服1/2丸,1日1~2次。对危重症可酌情增加剂量,或用安宫牛黄注射液每次1~4mL,静脉注射或肌内注射。用于急惊风高热抽搐者,寒闭证及脱证禁用。
(2)紫雪丹:镇痉开窍,清热解毒。其药物组成:黄金、羚羊角、犀角、磁石、青木香、丁香、沉香、麝香、朱砂、石膏、寒水石、滑石、升麻、玄参、朴硝、硝石、炙甘草。现《中国药典》已减去黄金,并用水牛角浓缩粉代替犀角。1~3岁每服(散剂)0.3~1g,1日1~2次。用于急惊风,抽搐较甚者。对脱证、虚风内动、慢惊风,本方不宜。
(3)止痉散:镇痉熄风。全蝎、蜈蚣各等份研末,每次0.2~1g,1日2~3次。
(4)紫金锭(即玉枢丹):解毒安神,化痰开窍。其药物组成:山慈姑、麝香、续随子(千金子)霜、雄黄、红芽大戟、朱砂、五倍子。小儿1~3岁每次用0.3~0.5g,4~7岁每次0.7~0.9g,8~10岁每次1.0~1.2g,11~14岁每次1.3~1.5g,15岁以上每次1.5g,1日2~3次(李飞.方剂学.2002.1156)。用于痰厥神昏抽搐。不宜过服、久服,亡阳、厥脱之证禁用。
(5)小儿回春丹:清热化痰,开窍定惊。其药物组成:川贝母、天竺黄、胆南星、牛黄、僵蚕、全蝎、钩藤、天麻、朱砂、甘草、麝香、木香、沉香、檀香、陈皮、枳壳、白豆蔻、法半夏、大黄计19味(《敬修堂药说》)。每丸重0.09g。周岁以下每次1丸;1~2岁每次2丸,1日2~3次。主要用于痰热壅盛、窍闭动风的急惊风,以及小儿胃肠不和(吐、泻)属气滞有热者。另《山东省药品标准》1981年版小儿回春丸的药物组成为17味,其中有11味与上方前11味相同,另6味是:制白附子、腰黄、冰片、防风、羌活、蛇含石(磁石)。小儿1~2岁每次2粒;3~4岁每次3粒,10岁每次10粒,每日2次。但对脾肾虚寒之慢惊风,本方不宜使用。
(6)至宝丹:开窍镇痉,清热解毒。其药物组成:水牛角、麝香、安息香、龙脑、牛黄、玳瑁、朱砂、琥珀、雄黄、金箔、银箔(现《中国药典》已减去金、银箔)。每丸重3g,成人每服1丸,1日1次,人参汤下;小儿酌减。用于急惊风热痰内闭心包者,但对阳盛阴虚之神昏谵语者不宜。
3)羚羊角 清热熄风。用羚羊角质每次0.06g/kg,每日3次;用羚羊角塞每次0.18g/kg,每日3次。用于小儿高热惊厥。
【体会】小儿急惊风与慢惊风多属肝风内动。《素问·至真要大论》曰:“诸风掉眩,皆属于肝。”“诸暴强直,皆属于风。”治则有清热解毒、凉肝熄风或滋阴养血、柔肝熄风等。小儿惊厥为儿科危急重症,惊风与发热均耗伤气血津液;从现代医学来看,若不及时控制常可因脑缺血、缺氧、脑水肿而致死。因此必须争分抢秒,进行中西医结合治疗,以尽快地控制发热与惊厥。中医针刺疗法简便,有一定疗效,可用于急救。成药如安宫牛黄丸等验方,可鼻饲或注射用于抢救。我们曾用安宫牛黄丸治乙型脑炎10余例,获得较好疗效。根据我们在临床所见,慢惊风以肝肾阴虚,阴虚、血虚生风者为多,这与古代文献中常只强调慢脾风有所不同。在慢惊风中,除肝肾阴虚、脾肾阳虚外,常可见在大病之后以气血两虚表现为主的患儿,对此类慢惊,可选用益气养血之可保立苏汤(人参、白术、黄芪、当归、白芍、酸枣仁、山萸肉、枸杞子、核桃、补骨脂、甘草)治之。临床工作中,尚可见有五迟、五软、胎中受惊、产伤、缺氧等病史的患儿,同时间歇发作抽搐者,对此患儿可选六味地黄丸(汤)或地黄饮子(《医方集解》)加平肝熄风类药。该地黄饮子的组成是:人参、黄芪、生地、熟地、天门冬、麦冬、石斛、炙甘草、枇杷叶、枳壳、泽泻。有报告认为慢惊风由于抽搐日久,用一般熄风镇惊药已显疗效不着,常需用虫类药物搜剔络中之风,如蜈蚣>全蝎>蕲蛇>白僵蚕。此类搜风之品多有燥血之弊,故常配生地、当归、何首乌等养血药物。同时应注意中病即止,切勿过剂。
在选用中成药时,安宫牛黄丸、紫雪丹、至宝丹皆为凉开剂的代表方,均有清热开窍镇痉作用,合称“温病三宝”。其中安宫牛黄丸最为寒凉,长于清心解毒,多用于高热神昏谵语、烦扰惊厥;紫雪丹使用了大量金石重镇之品,其凉性次于安宫牛黄,镇痉之力最强,长于熄风止痉,尤宜于热盛风动,烦狂惊厥者;至宝丹中芳香化浊之品较多,其凉性与镇痉之力次于紫雪,长于芳香化浊开窍,宜于身热神昏、痰热内闭。小儿回春丹亦具清热开窍镇痉作用,方中祛痰定惊、辛芳行气之药较多,长于清热化痰、开窍定惊,惟其解毒之力较弱,宜于急惊风属痰热蒙蔽者。紫金锭集诸解毒之品于一方,重在解毒辟秽,兼以化痰开窍安神。本方寒温同用,临床以解毒见长,并以脘腹胀闷疼痛,呕恶泻痢,舌润,苔厚腻或浊腻为证治要点。