二、各T淋巴细胞淋巴瘤亚型的鉴别诊断
出处:按学科分类—医药、卫生 军事医学科学出版社《肿瘤病理鉴别诊断手册》第107页(2585字)
(一)T与B小淋巴细胞淋巴瘤的鉴别诊断
二者从组织学方面观察十分相似,如仔细观察尚可有些差别(表6-10)。
表6-10 T与B小淋巴细胞淋巴瘤的鉴别诊断

(二)结节型T细胞淋巴瘤与B滤泡内型淋巴瘤的鉴别诊断
前者文献报告很少,其瘤性结节之间残留有正常淋巴组织,与B滤泡内型淋巴瘤十分类似,故要注意鉴别(表6-11)。
表6-11 T与B结节(滤泡)型淋巴瘤的鉴别

(三)透明细胞T淋巴瘤与转移性透明细胞肉瘤的鉴别诊断
透明细胞T淋巴瘤瘤细胞浆透明,且被小血管分隔略呈“巢状”,与转移性透明细胞肉瘤近似,应予鉴别(表6-12)。
表6-12 透明细胞T淋巴瘤与转移性透明细胞肉瘤的鉴别

(四)透明细胞T淋巴瘤与转移性透明细胞癌的鉴别诊断
透明细胞T淋巴瘤细胞与透明细胞癌细胞相似,其治疗方法不同。因此应予鉴别(表6-13)。
表6-13 透明细胞T淋巴瘤与转移性透明细胞癌的鉴别诊断

(五)T区淋巴瘤与T区增生性淋巴结的鉴别诊断
由于T区淋巴瘤残留有散在淋巴滤泡,如不注意会与良性T增生性淋巴结相混淆,其鉴别如表6-14。
表6-14 T区淋巴瘤与T区增生性淋巴结的鉴别诊断

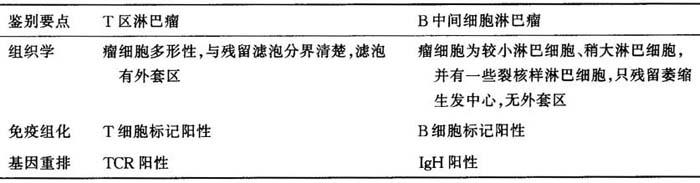
(六)T区淋巴瘤与B中间细胞淋巴瘤的鉴别诊断
B中间细胞淋巴瘤是由外套区淋巴瘤演变而来的弥漫性淋巴瘤,但仍可见到瘤区残留的萎缩性生发中心,因与T区淋巴瘤可相混淆,其区别如表6-15。
表6-15 T区淋巴瘤与B中间细胞淋巴瘤的鉴别诊断
(七)T免疫母细胞淋巴瘤与B免疫母细胞淋巴瘤的鉴别诊断
二者同为免疫母细胞型,HE切片不注意会相互误诊,如仔细观察分析还是有区别之处(表6-16)。
表6-16 T免疫母细胞淋巴瘤与B免疫母细胞淋巴瘤的鉴别诊断

(八)Lennert淋巴瘤与淋巴结增生性结核的鉴别诊断
Lennert淋巴瘤在瘤性小淋巴细胞背景中有散在成簇的上皮样组织细胞,易与淋巴结增生性结核仅见类上皮细胞灶而无干酪坏死时相混淆(表6-17)。
表6-17 Lennert淋巴瘤与淋巴结增生性结核的鉴别诊断

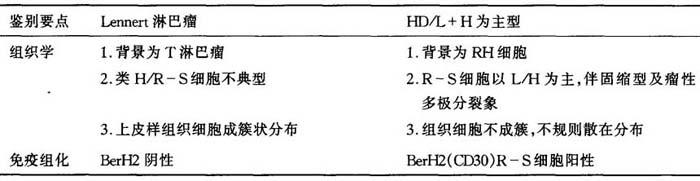
(九)Lennert淋巴瘤与霍奇金病(HD)淋巴组织细胞为主型的鉴别诊断
Lennert淋巴瘤在上皮样组织细胞团中可见到较大的类H/R-S细胞,易误为HD淋巴组织细胞为主型(表6-18)。
表6-18 Lennert淋巴瘤与HD淋巴组织细胞为主型的鉴别诊断
(十)间变性大细胞淋巴瘤与转移性巨细胞癌的鉴别诊断
间变性大细胞淋巴瘤(anaplastic large cen lymphoma,ALCL)是新近命名的一种特殊恶性淋巴瘤。由于它的瘤细胞成团块状浸润,有的多核瘤细胞像花冠样巨细胞,并可有R-S样巨细胞,且CD30(Ki-1)标记阳性,新近WHO淋巴瘤分类中暂定为霍奇金病样ALCL,取代ND-LD。其早期瘤细胞沿淋巴窦浸润,并向淋巴结实质内片、团状浸润。常规切片很难与转移性大细胞(巨细胞)癌相区别,ALCL多数为T细胞标记(表6-19)。
表6-19 ALCL与转移性大细胞癌的鉴别

(十一)组织细胞性坏死性淋巴结炎与NHL的鉴别诊断
组织细胞性坏死性淋巴结炎又称Kikuchi淋巴结炎或Kikuchi病。它首先由日本Kikuchi等于1972年报告。该病亚洲多发,后欧、美洲亦有报告。病因尚不够明确,但新近Menasce等(1998)认为是一种细胞免疫反应性病灶。我国在临床病理检查中时有发现。它具有系列性临床与病理特点:①青少年女性高发;②临床常有发热,以颈部为主的淋巴结肿大,白细胞减少,抗炎治疗效果不佳的自限性疾病;③组织学改变:淋巴结皮质区有单个或多个核碎片性坏死性病变区,以组织细胞为主,间以浆样T细胞、免疫母细胞等增生,缺乏或少见中性白细胞,病灶以外淋巴结组织呈反应性增生改变。综上特点一般确诊比较容易。但有部分病例病灶区域大,甚者超过淋巴结的1/2面积,坏死不明显,病灶组成细胞有新生欠成熟(胚性)表现,核扭曲不规则,核分裂象易见。少数病例病变累及被膜外及血管壁。因此有时易误诊为非霍奇金淋巴瘤(NHL)。只要抓住其临床病理特点全面综合分析,再辅以免疫组化显示增生细胞的类型,则更有利于明确诊断。病理改变中最有鉴别意义之点是:核碎片之散在,增生细胞以组织细胞为主,并有浆样T细胞等(表6-20)。
表6-20 组织细胞性坏死性淋巴结炎与NHL的鉴别
