产前特殊检查
出处:按学科分类—医药、卫生 北京出版社《临床护理全书妇科·产科分册》第96页(6688字)
①超声波检查:在产科应用超声波的诊断范围大致如下:
A.诊断早期妊娠。
B.判断胎儿存活。
C.诊断多胎妊娠。
D.测定胎儿双顶径。
E.测定胎位。
F.胎盘定位。
G.判定胎儿畸形。
H.鉴别胎儿性别。
Ⅰ.诊断葡萄胎。
J.诊断异位妊娠。
②羊水检查
A.概念:羊水可直接反映胎儿在宫内的情况。通过羊水检查,可判明胎儿性别,诊断某些遗传性疾病或畸形胎,了解胎儿的成熟度及胎儿血型等。羊水检查已成为现代产科学的重要进展之一,在围产医学的防治工作中,成为日益重要的诊断措施。
B.适应症:通过对羊水生物化学成分的分析,可诊断代谢异常、胎儿成熟度及胎儿溶血性疾病的程度等;通过对羊水细胞成分的检查,可诊断胎儿性别、有无染色体异常、有无某些先天性代谢异常及胎儿成熟度等。
C.穿刺时间:为诊断遗传性疾病及胎儿性别,一般在妊娠16~20周穿刺;为了解胎儿成熟度,则在妊娠晚期穿刺。
D.胎儿成熟度的检查
 卵磷脂与鞘磷脂比值(L/S)的测定:胎儿肺泡表面的活性物质卵磷脂和鞘磷脂可进入羊水。鞘磷脂在整个妊娠期无明显变化。卵磷脂与鞘磷脂两者在孕34周前含量相近,但卵磷脂在孕35~37周合成迅速,它在羊水中的含量也急剧上升,达45~50%,孕足月时可达70%。因此,当L/S≥2,提示胎儿肺已成熟,L/S为1.9~1.5时为临界值,L/S≤1.4,提示胎儿肺尚未成熟。
卵磷脂与鞘磷脂比值(L/S)的测定:胎儿肺泡表面的活性物质卵磷脂和鞘磷脂可进入羊水。鞘磷脂在整个妊娠期无明显变化。卵磷脂与鞘磷脂两者在孕34周前含量相近,但卵磷脂在孕35~37周合成迅速,它在羊水中的含量也急剧上升,达45~50%,孕足月时可达70%。因此,当L/S≥2,提示胎儿肺已成熟,L/S为1.9~1.5时为临界值,L/S≤1.4,提示胎儿肺尚未成熟。
 羊水中肌酐浓度的测定:羊水中肌酐来自胎儿尿,它能反映肾小球的成熟度。自妊娠中期起,羊水中肌酐浓度逐渐增加,自孕34周迅速上升,孕37周时37%的孕妇的羊水肌酐量超过2mg/100ml,因此胎儿肾脏成熟值为2mg/100ml以上,临界值为1.5~2mg/100ml。如羊水中肌酐含量在1.5mg/100ml以下,提示胎儿肾脏未成熟。
羊水中肌酐浓度的测定:羊水中肌酐来自胎儿尿,它能反映肾小球的成熟度。自妊娠中期起,羊水中肌酐浓度逐渐增加,自孕34周迅速上升,孕37周时37%的孕妇的羊水肌酐量超过2mg/100ml,因此胎儿肾脏成熟值为2mg/100ml以上,临界值为1.5~2mg/100ml。如羊水中肌酐含量在1.5mg/100ml以下,提示胎儿肾脏未成熟。
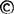 羊水中胆红素的测定:随着胎儿肝脏的成熟,结合型胆红素逐渐增加,而羊水中未结合型胆红素逐渐减少;至妊娠晚期,羊水中的未结合型胆红素接近于0。由于胆红素含量太少,用一般化学方法不易测定,要用分光光度计在450毫微米(mμ)处的吸光度差测定(用△OD450表示)。孕37周前,△OD450多在0.02以上,37周后则△OD在0.02以下。故肝脏成熟值为0.02~0.04,△OD在0.04以上提示肝脏未成熟。
羊水中胆红素的测定:随着胎儿肝脏的成熟,结合型胆红素逐渐增加,而羊水中未结合型胆红素逐渐减少;至妊娠晚期,羊水中的未结合型胆红素接近于0。由于胆红素含量太少,用一般化学方法不易测定,要用分光光度计在450毫微米(mμ)处的吸光度差测定(用△OD450表示)。孕37周前,△OD450多在0.02以上,37周后则△OD在0.02以下。故肝脏成熟值为0.02~0.04,△OD在0.04以上提示肝脏未成熟。
 羊水中含脂肪细胞的测定:孕37周以前羊水中含脂肪细胞在20%以下,孕38周以后含脂肪细胞增至20%以上。这是胎儿成熟指标之一。临界值为10~20%。如含脂肪细胞在10%以下,提示胎儿尚未成熟。
羊水中含脂肪细胞的测定:孕37周以前羊水中含脂肪细胞在20%以下,孕38周以后含脂肪细胞增至20%以上。这是胎儿成熟指标之一。临界值为10~20%。如含脂肪细胞在10%以下,提示胎儿尚未成熟。
E。羊水中雌三醇测定:羊水中雌三醇的含量,孕24周前很低,孕25周后逐渐增加,但至孕33周时也仅约有122μg/ml,33周后约为384μg/ml,37周后迅速增加,足月时平均达847μg/ml。
临床上无脑儿、先天愚型、甲状腺功能低下等胎儿,羊水中雌三醇含量都很低,可用于诊断。母儿血型不合者,尿中雌三醇含量可正常或偏高,但羊水中雌三醇含量可很低,有助于对胎儿存活的预后判断。
F.先天性遗传性疾病的检查
 染色体疾病:用细胞遗传学技术诊断染色体异常。
染色体疾病:用细胞遗传学技术诊断染色体异常。
·常见的染色体异常,有21-三体综合征(先天性愚型)、13-三体综合征、18-三体综合征等。
·常见的性染色体异常,有45,x综合征(Turner氏综合征,即先天性卵巢发育不全症);47,XXY综合征(Klinefelter氏综合征,即先天性睾丸发育不全症)等。
 遗传性代谢缺陷病:本病病因是细胞内遗传信息在传递过程中,由于遗传密码的突变而引起某种蛋白质或酶的异常或缺陷。较常见的有:
遗传性代谢缺陷病:本病病因是细胞内遗传信息在传递过程中,由于遗传密码的突变而引起某种蛋白质或酶的异常或缺陷。较常见的有:
核酸代谢异常:如高尿酸血症性尿酸代谢紊乱合并神经系统异常综合征(Lesch-Nyhan氏综合征)。
氨基酸代谢异常:如胱氨酸血症、酮氨基酸血症(Ketoaminoacidemia)、甲基丙二酸血症(methyl malonic acidemia)等。
糖代谢异常:全身性糖原沉积症(Pompe氏综合征)、半乳糖血症等。
脂质代谢异常:全身性弥漫性血管角质瘤(Fabry氏综合征)、家族黑蒙性痴呆病(Taysacks综合征)、脑苷脂沉积综合征(Gaucher氏综合征)、神经鞘磷脂沉积症(Niemanu-Pick氏综合征)等。
粘多糖沉积症:粘多糖Ⅰ型增多症(Hurler氏综合征)、粘多糖Ⅱ增多症(Hunter氏综合征)等。
G.胎儿性别的诊断:通过对羊水浮游细胞的性染色体或染色质的检查,可预测胎儿性别;对有X性连锁遗传病如血友病、红绿色盲、血甲球蛋白缺少症、进行性肌营养不良症、6-磷酸葡萄糖脱氢酶缺少症等家族史的胎儿,可及早确定性别并指导处理,有临床价值。
H.畸胎的诊断:正常妊娠的孕妇羊水中甲胎球蛋白在孕15周时最高,一般在孕8~24周时为20~48μg/ml。如果胎儿为无脑儿或脊柱裂,则甲胎球蛋白可比正常值高10倍。
Ⅰ.羊水中血型物质的检查:夫妇ABO血型不合者,于妊娠晚期可抽羊水检查,预测胎儿血型。如为母儿血型不合,则应作好围产期监护与治疗及新生儿抢救的准备工作。
还可对羊水中胆红素含量进行化学测定。一般在孕36周后,羊水中胆红素含量仅为0.03~0.06mg%,如增至0.2%以上,提示胎儿有溶血损害。
还可测量羊水中抗体效价。如果Rh效价为1∶8或1∶16,提示胎儿受溶血损害,1∶32以上提示病情严重。
J.胎膜早破:临床不易确诊时,可检查孕妇阴道流出液体的pH值及是否有羊水成分。
K.胎儿宫内窘迫:如发现羊水中混有呈黄绿色的胎便,提示是胎儿宫内缺氧致肠蠕动亢进所致,应根据胎便污染程度采取相应措施。
③胎盘功能检查:较常用的检查方法大致有以下四种。
A.血清胎盘生乳素(hpl)的测定:hpl产生于绒毛上皮,除有乳汁分泌作用外,还参与糖及脂类代谢。
用免疫学方法测定。放射免疫法准确,但临床上多用简便的红细胞凝集抑制反应(HAIR)或红细胞凝集反应(HAR)的测定。
妊娠末期,4μg/ml以上为正常范围,2μg/ml以下为危险值。
B,血清胱氨酸氨基肽酶(cystine aminopeptidase,CAP)活性值的测定:妊娠末期,5mg以下要注意,3mg以下则危险。
C.耐热性碱性磷酸酶(heat stable alkaline phos phatase)活性值的测定:妊娠40周活性值为6~22KA(king Armstrong)单位,5KA以下为危险值。
D.母体尿雌三醇(E3)量的测定:E3是胎儿肾上腺皮质经胎盘作用产生的大量脱氢表雄甾酮硫酸酯(dyhydroepianarosterone sulfate,DHAS),它被认为是最可靠的检查法。原则上用24小时尿测定。原来的布氏(Brown)化学测定法很可靠,但近来多用新开发的、简便的、临床价值更大的下列各种方法。
 使用Amberlite XAD-2(一种人工合成的酚甲醛离子交换树脂)的比色定量法。按此法,妊娠末期尿中E3含量10~60mg/日为正常范围,20mg/日以下要注意,10mg/日以下危险。
使用Amberlite XAD-2(一种人工合成的酚甲醛离子交换树脂)的比色定量法。按此法,妊娠末期尿中E3含量10~60mg/日为正常范围,20mg/日以下要注意,10mg/日以下危险。
 使用E3抗血清的红细胞凝集抑制反应法。采用此法,其敏感度高达1~2μg/ml,但因需要稀释尿,缺乏准确性,故主要用于筛选试验。
使用E3抗血清的红细胞凝集抑制反应法。采用此法,其敏感度高达1~2μg/ml,但因需要稀释尿,缺乏准确性,故主要用于筛选试验。
 测尿雌激素/肌酐比值(E/C)。比值大于15为正常,10~15为警戒范围,10以下表示胎盘功能不全,胎儿处于慢性宫内窘迫状态。
测尿雌激素/肌酐比值(E/C)。比值大于15为正常,10~15为警戒范围,10以下表示胎盘功能不全,胎儿处于慢性宫内窘迫状态。
④胎儿电子监护:近来,胎儿各种活动测定仪正在临床上广泛应用,其特点是可连续观察并记录胎心率的动态变化而不受宫缩影响,称胎儿监护仪。
临床上可分为分娩前监护和分娩时监护。前者可通过胎动时胎心率变化或宫缩时对胎心率的影响了解胎儿健康情况,后者则通过分析宫缩时胎心率的变化了解胎儿情况。
A.分娩前胎心监护:一般可以从孕36周开始进行,或于住院后临产前进行,目的是了解胎儿对分娩的应激能力。常用的有无负荷试验和催产素激惹试验两种。
 无负荷试验(non-stress test,NST):本试验是以胎动时伴有一时性胎心率加快为基础,故又称胎心率加速试验(FHT),用以了解胎儿的储备功能。其测定方法如下:
无负荷试验(non-stress test,NST):本试验是以胎动时伴有一时性胎心率加快为基础,故又称胎心率加速试验(FHT),用以了解胎儿的储备功能。其测定方法如下:
反应型NST(reactive NST)(图Ⅱ-21):胎心率基线120~160bpm。胎心率上升15bpm以上。上升时间15秒以上。胎动10分钟2次以上。提示胎心储备能力好。

图Ⅱ-21 反应型NST示意图
·无反应型NST(non-reactive NST)(图Ⅱ-22):胎心率基线120bpm以下或160bpm以上。胎心率上升15bpm以下。持续时间15秒以下。胎动10分钟2次以下。提示胎心储备能力中等。

图Ⅱ-22 无反应型NST示意图
正弦型NST(sinusoidal NST)(图Ⅱ-23):胎心率基线120~160bpm。胎心率不上升。胎动无影响。提示胎心储备能力不良。

图Ⅱ-23 正弦型NST示意图
混合型NST(unsatistactory NST)(图Ⅱ-24):以上三型所见混见,无法评定。

图Ⅱ-24 混合型NST示意图
 催产素激惹试验(OCT):又称宫缩负荷试验(Contraction stress test,CST)。
催产素激惹试验(OCT):又称宫缩负荷试验(Contraction stress test,CST)。
本法测定是用催产素诱导宫缩并记录胎心率的变化,评定的结果有下列四种:
·阳性反应:宫缩时胎心率出现晚期减慢型。
阴性反应:无上述反应或胎心率增加。
·可疑:胎心率不典型,晚期减慢或其他型胎心率减慢。
·试验不满意。
B.分娩中胎心监护:它是在分娩过程中了解胎儿有无急性缺氧情况的监护法。分娩时胎心率的变化有二:一是胎心率基线的变化(fetal heart rate base line change,BFHR),是指无宫缩时(两次宫缩之间)胎心率的变化;二是胎心率周期性变化(FHR periodic change,PFHR),是指在宫缩时胎心率的变化。
 胎心率基线变化:胎心率基线的变化有三型。
胎心率基线变化:胎心率基线的变化有三型。
·正常基线:即FHR>120,<160(图Ⅱ-25)。

图Ⅱ-25 胎心率基线变化示意图
·心动过速:即FHR>160,历时10分钟。
·心动过缓:即FHR<120,历时10分钟。
BFHR有变动即基线摆动(baseline oscillation),表示胎心有一定的储备能力,是胎儿健康的表现。FHR基线变平,即变动消失或静止,提示胎儿储备能力消失。
 胎心率周期性变化:胎心率周期性变化有四型。
胎心率周期性变化:胎心率周期性变化有四型。
·胎心率加速(FHR acceleration):即宫缩后FHR增加,范围约为15~20bpm,不超过35~40bpm,时间5分钟以下,一般认为临床意义不大。
·胎心率减速(FHR deceleration):胎心率减速可分为三种。
早期减速(early deceleratior):特点是基线下降几乎与宫缩同时开始,与宫缩消失同时恢复,如有迟缓也不超过3~4秒。振幅一般为40bpm左右,不超过50bpm(图Ⅱ一26)。一般认为是因胎儿头受压,颅内压一时性增高的缘故。

图Ⅱ-26 胎心率早期减速图
变异减速(variable deceleration):其特点是其发生与宫缩无关,但两者关系不固定;胎心率下降迅速,但恢复也多迅速;下降幅度大,可达60~80bpm。一般认为系因宫缩时脐带受压兴奋迷走神经所致。
晚期减速(late deceleration):其特点是发生在宫缩开始一段时间之后;心率下降和恢复的速度缓慢;同宫缩的波峰相比可落后30~60秒(图Ⅱ-27)。一般认为这是各种原因造成胎儿严重缺氧的表现,对胎儿的安危应予以高度重视。

图Ⅱ-27 胎心率晚期减速图