男性生殖激素及其调节
出处:按学科分类—医药、卫生 中国科学技术出版社《计划生育技术手册》第49页(6226字)
男性生殖激素包括垂体促性腺激素(卵泡刺激素和黄体生成素,在男性又称间质细胞刺激素和泌乳素)和睾丸分泌的雄激素(睾酮T和双氢睾酮,DHT)。但目前已知的参与男性生殖过程的激素或因子远不止这些,睾丸还分泌许多新的激素和因子参与睾丸功能的调节。所以睾丸不仅是产生精子和分泌雄激素的器官,还是一个非常复杂的内分泌腺体。它的各种主要细胞成分分泌的众多的蛋白、肽类和甾体类激素以及许多活性物质不仅通过血流参与全身系统性的调节,而且具有旁分泌和自分泌功能,行使性腺轴系旁调节和自体调节作用。现已知促性腺激素对靶腺功能的调节主要是通过这些机制来实现的,从而形成了一个调节男性生殖过程的非常复杂的控制系统。
一、男性性腺轴的组成
男性性腺轴系主要由下丘脑、垂体和睾丸组成。
下丘脑是性腺轴系的调节中枢。在下丘脑的内底部和弓状校内的神经内分泌细胞合成和分泌促性腺激素释放激素(GnRH),因它刺激LH的分泌比对FSH的刺激作用更为明显,所以又称LHRH或LRH,其作用是刺激垂体前叶促性腺细胞分泌促性腺激素(GTH)。
下丘脑分泌的GnRH通过下丘脑-垂体门脉循环到达垂体前叶,并同垂体前叶的促性腺细胞膜上的GnRH受体相结合,刺激促性腺细胞合成与分泌GTH。目前多数学者的观点是,垂体前叶只有一种促性腺细胞,接受一种GnRH的刺激,合成与分泌两种GTH(FSH和LH)。
泌乳素(PRL)是由垂体前叶嗜酸细胞合成与分泌的。其合成与分泌的调节机制十分复杂,其确切的生理作用尚不完全清楚,但它参与男性生殖生理的许多过程和病理机制,因而被认为是生殖激素之一。
睾丸的多种细胞成分中具有内分泌功能的主要有4种细胞,它们是支持细胞(Sertoli细胞)又称足细胞,Leydig细胞,管周细胞和生殖细胞。这些细胞中有的纯属内分泌腺细胞,如Leydig细胞,而另外3种细胞,除行使其本身固有的功能外,同时,通过合成和分泌激素类或其他活性物质,相互作用,彼此协调一致,形成一个极其复杂的内分泌系统,参与整体生殖内分泌系统和(或)睾丸功能的局部调节,以保持睾丸精子发生和雄激素生产的两大功能。
二、睾丸的4种主要细胞的内分泌功能
1.Sertoli(谢尔托拉氏)细胞 Sertoli细胞的内分泌功能始于胚胎早期,延续终生。随着个体发生过程的不同,Sertoli细胞的内分泌功能有不同的阶段性变化。
胚胎早期Sertoli细胞合成与分泌抗缪氏管激素(AMH),参与胚胎早期的性分化。如果Sertoli细胞缺如,不能合成与分泌AMH或缪氏管缺乏AMH受体,则缪氏管不萎缩,导致缪氏管残留综合征。但这种病人的表现型为男性。AMH可能有促进睾丸下降至阴囊的作用。
生后,特别是性成熟后Sertoli细胞在形态学与内分泌功能上均有所改变。至少大鼠Sertoli细胞的内分泌功能有精子发生的不同周期中具有明显的周期性波动。
Sertoli细胞除甾体激素的代谢转变功能,如它能使雄激素芳香化而转变成雌激素外,它还能合成与分泌其自身特异的甾体激素,如3-β-羟孕酮,后者抑制体外培养的大鼠垂体细胞释放FSH和促进精母细胞的分化。
大鼠Sertoli细胞合成与分泌雄激素结合蛋白(ABP),后者有向曲细精管内浓缩、转运T和DHT的作用,从而保证小管内精子发生及成熟所必需的高浓度的雄激素。但迄今为止尚无充分客观证据说明灵长类及人的Sertoli细胞也能合成与分泌ABP。
此外,Sertoli细胞还分泌多种活性物质,其合成与分泌主要受FSH的调节。尽管FSH仅同Sertoli细胞的受体特异性结合,但它不仅参与Sertoli细胞的成熟和功能的调节,而且也通过Sertoli细胞调节Legdig细胞和管周细胞的功能。所以,Sertoli细胞在睾丸功能的相互调节作用中处于极端重要的核心地位。
2.Leydig细胞 Leydig细胞膜上有LH(HCG)受体,在LH或HCG作用下,它合成与分泌甾体激素(T和小量DHT、雌二醇、孕酮、雄烯二酮、去氢表雄酮等)。
Leydig细胞有类似垂体细胞的作用,也能合成与分泌POMC(Pro-Opio-Melano-Cortin)。POMC可进一步裂解成ACTH,β-促脂素、阿片样肽类物质。这些激素对睾丸功能的影响尚不清楚。
Leydig细胞尚能分泌前列腺素,刺激大鼠Sertoli细胞分泌ABP。
大鼠Leydig细胞膜上有GnRH及其类似物的受体。但在灵长类及人Leydig细胞膜上迄今尚未发现此种受体。
3.管周细胞(类肌细胞)的旁分泌与自体分泌 管周细胞合成与分泌许多活性物质,如管周细胞调节Sertoli细胞因子(P-Mod-S)。它是一种T依赖的蛋白质,在局部起类激素的作用。它刺激Sertoli细胞分泌多种活性蛋白,如转铁蛋白、抑制素、ABP、芳香化酶等活性物质。P-Mod-S刺激Sertoli合成与分泌这些物质的作用远比FSH的作用要强。此外,管周细胞尚能分泌某些细胞外母质(如纤连蛋白)以及多种生长因子。管周细胞也有T受体,接受T的作用。
4.生殖细胞 以往仅知生殖细胞只能在GTH和T作用下通过Sertoli细胞的介导,逐步分化成熟为精子,它本身并无任何分泌功能。实际上,生殖细胞,特别是早期精子细胞也能分泌一些活性物质刺激Sertoli细胞释放抑制素。此外,生殖细胞对Leydig细胞起旁调节作用。
5.睾丸的4种主要细胞之间的相互作用及睾丸功能的局部调节 来自Sertoli细胞、管周细胞、Leydig细胞和生殖细胞的各种激素和因子彼此相互作用形成了多种细胞间相互作用的方式。大致可分为3种。
①细胞间环境相互作用:这是管周细胞和Sertoli细胞在相互协调的条件下,分别分泌多种细胞外母质的成分,形成基底膜和将曲细精小管分成基底室和近腔室,对维持睾丸正常生精功能起关键作用。
②细胞间营养的相互作用:通过Sertoli细胞与管周细胞之间的这种相互作用为生殖细胞提供必要的营养物质,保证其正常分化。
③调节相互作用:这种相互作用主要指睾丸的4种主要细胞分泌的各种活性物质对睾丸功能起局部旁调节和自调节的作用。
这4种主要的细胞间的相互作用彼此紧密相连,可简述如下图:
三、性腺轴系激素的生化、生理作用
1.GnRH GnRH是由10个氨基酸组成的小分子神经肽类激素。其氨基酸序列为:焦谷-组-色-丝-酪-甘-亮-精-脯-甘胺。GnRH通过下丘脑-垂体门脉循环被释放到垂体前叶刺激促性腺细胞合成与分泌FSH和LH。
GnRH分子中第2和第6位氨基酸是决定GnRH功能的主要活性集团。将第2位的组氨酸换成其他氨基酸。GnRH将失掉其刺激GTH释放的生理作用,但仍能同促性腺细胞的受体结合而抑制GTH的分泌,故变成为拮抗性类似物,可望发展为避孕药。第6位甘氨酸被芳香类氨基酸取代后,则变成GnRH激动剂类似物。
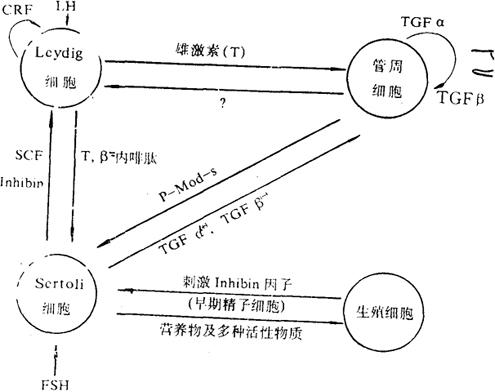
图2-6-1 睾丸4种细胞相互作用和旁调节、自调节示意图
(+)刺激作用;(-)抑制作用
2.垂体促性腺激素
①结构与功能:FSH、LH(ICSH促间质细胞激素)均为糖蛋白,同另两种糖蛋白激素一样,均由共同的α-亚单位和各自特异的β亚单位组成。β-亚单位决定它们各自的特异性和质性集团。
②促性腺激素的分泌特点:FSH和LH的分泌也是脉冲式,并与GnRH的脉冲同步。
③LH对Leydig的作用:LH对Leydig细胞的作用有二:a.营养功能:包括调节Leydig细胞上的LH和PRL(催乳激素)受体与调节甾体激素合成。b.刺激雄激素T的释放。
④FSH对Sertoli细胞的作用:主要是刺激Sertoli细胞激发精子生成。
⑤GTH(促性腺激素)的作用机理:过去认为GTH受体属调节cAMP(环腺苷酸)升高的cAMP依赖受体,cAMP为第二信使。GTH与受体结合后,腺苷酸环化酶系统被激活→cAMP升高→蛋白激酶A的活化→新蛋白的合成,导致生物效应的出现。最新研究表明,GTH的第二信使不是cAMP,而是磷脂代谢产物和Ca#,同GnRH受体一样,GTH至少是LH的受体属Ca#动员受体。
3.雄激素
①雄激素的种类与定义:从广义上讲,雄激素的种类繁多,如T、DHT、△4-A、DHEA、DHEA-S、雄烷二醇、雄烯二醇(后两者为睾酮类似物)。
这些雄激素均为19碳甾体化合物,在男性可来自不同腺体(睾丸、肾上腺皮质),但除T和DHT外,正常人体内其他雄激素并无自身特异受体,必须先转变成T和DHT后才能发挥雄激素作用,如TF。睾丸女性化综合征患者体内有大量△4-A、DHEA、DHEA-S,但因这类病人缺乏T受体,所以无男性化的临床表现,说明这些雄激素应称为前雄激素(Pro-androgens),因真正雄激素应有以下特点:a.有氮潴留和维持正氮平衡作用;b.促进精囊腺和前列腺的生长与分化;c.有特异受体并能与之结合;d.促使青春发育期,诱发男性第二性征和男性性功能。
②雄激素的合成与代谢:胆固醇为各种甾体激素包括T的共同原料。
T全部来自睾丸,DHT的50~75%来自T在周边的代谢产物只有10~50%来自睾丸。
雄烯二酮主要来自肾上腺皮质,约30%来自睾丸或T在周边的转换。
去氢表雄酮(DHEA)主要来自肾上腺皮质。
雄烯二醇和雄烷二酮是T和DHT的代谢产物。
③T、DHT的转运:
a.睾内的转运: 、生殖细胞及附睾,促进精子发生、成熟。睾内T及DHT浓度比血浓度高100倍。
、生殖细胞及附睾,促进精子发生、成熟。睾内T及DHT浓度比血浓度高100倍。
b.血中转运:雄激素在血中大部同蛋白质结合,称蛋白结合型,无生物活性,非蛋白结合型或游离型<2%,有生物活性。
④睾酮释放节律问题:T分泌有一定的昼夜节律性,早高晚低,但血中含量波动不大,在上午取血并不影响测定值。老年人T分泌失掉昼夜节律性。人睾酮的合成与分泌无季节波动,也不受光照时间长短的影响。
⑤雄激素的生理作用及其靶细胞或组织:雄激素生理作用广泛,靶器官很多,对男性生理的各方面,从胚胎到衰老都有影响。
胚胎期生殖器官的分化与发育:胚胎6周前为原始性腺期;6~7周出现Leydig细胞,在HCG作用下T逐渐升高;12~18周达第一高峰,保证性分化,第二高峰在生后两个月;第三次高峰20~30岁,此后处于平台;50岁开始下降;85岁老翁的T含量比21岁正常男性减低35%,FSH升高2.5倍,LH也有所升高,但DHEA、E2、E1似无年龄的波动。
青春期的起动:促使性器官和付性器官的生长发育;第二性征的出现;精子发生。
成年人:精子发生及成熟,并维持生殖功能。
合成代谢作用:促进蛋白质合成。
⑥T、DHT的作用原理:最新研究成果证明雄激素(T、DHT)的受体位于靶细胞核内,靠近激素-受体复合体在染色质上的结合位点,两种雄激素有一共同受体,即“两个配基一个受体”理论。
⑦睾酮的避孕作用:WHO多中心合作临床研究证明,肌肉注射庚酸睾酮,可能成为安全有效和可逆的男用避孕药。
四、男性性腺轴系激素的相互作用
如前所述,男性性腺轴系激素分别由下丘脑、垂体前叶和睾丸分泌的3大类主要激素:a.小分子神经肽类激素(GnRH);b.蛋白激素(FSH、LH、PRL);c.性甾体激素所组成。至于近来被确证的Inhibin虽为男女性腺合成与分泌的糖蛋白激素,并在性腺轴系激素的调节中起重要作用,但它同时广泛地存在于多种性腺轴以外的组织中,因此,似乎不应包括在性腺轴系特异的激素之中。
这些激素之间存在着密切的相互作用和彼此协调。它们的相互作用简述于下图。
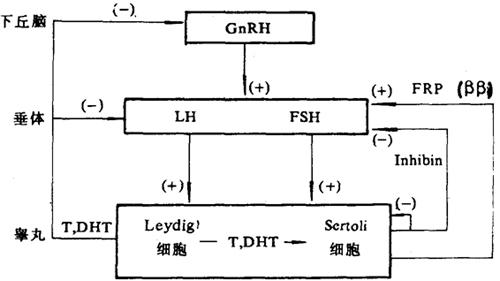
图2-6-2 性腺轴系主要激素的相互作用示意图
(+)表示刺激作用;(-)表示抑制作用;
GnRH促性腺激素释放激素;FRPFSH释放蛋白(由Inhibin的两个β亚单位组成);Inhibin睾丸Sertoli细胞分泌的抑制素(由α与β亚单位组成的糖蛋白)