与神经系统有关的胸痛的诊断与治疗
出处:按学科分类—医药、卫生 辽宁科学技术出版社《神经内科门诊手册》第128页(3656字)
胸痛是临床上最常见的症状之一。炎症、肌肉缺氧、内脏膨胀、机械压迫、异物刺激、化学刺激、外伤、肿瘤等均可引起。其病因繁多,病情轻重不一,胸痛的程度与疾病的轻重并不一致,有的胸痛可被忽视,有的胸痛则是危险信号,例如:急性心肌梗死、夹层动脉瘤、肺栓塞等,故明确诊断具有重要的临床意义。胸痛的疾病分类见表9-1。
表9-1 胸痛疾病分类


一、病因及发病机理
各种化学因素、物理因素刺激肋间神经感觉纤维、脊髓后根传入纤维、支配心脏及主动脉的感觉纤维、支配气管与支气管及食管的迷走神经感觉纤维或膈神经的感觉纤维等均可引起胸痛。有时,某一内脏与体表部位受同一脊神经后根的传入神经支配时,则来自内脏的痛觉冲动到达大脑皮层后,除可产生内脏局部疼痛外,还出现相应体表的疼痛感觉,即放射性疼痛。炎症、肌肉缺氧、内脏膨胀、机械压迫、异物刺激、化学刺激、外伤及肿瘤等原因均可引起胸痛。
根据胸痛的起源,可将胸痛分为:胸壁疾病、胸膜疾病、支气管-肺病、心血管疾病、消化系统疾病、神经-精神疾病等。本节主要讨论神经-精神疾病引起的胸痛,相对比较少见,往往胸痛不是惟一的症状,多和其他症状混合出现,主要为神经根痛和感觉平面过敏引起的胸痛,神经痛常放射到侧胸和前胸部,有时很难说出准确的疼痛部位。
二、临床表现
1.病史采集 疼痛部位,很多疾病引起的胸痛常有一定部位,例如胸壁部位的病变所致胸痛常固定在病变处,局部有明显压痛,心绞痛常在胸骨后或心前区,纵隔或食道的疼痛常在胸骨后。疼痛性质,疼痛的程度可自剧烈至轻微,性质也多种多样,肋间神经痛呈阵发性灼痛和刺痛;肌肉痛呈酸痛,骨痛呈酸痛或锥痛,心绞痛常呈压样痛并伴压迫感或窒息感。疼痛时间及影响疼痛的因素:心绞痛常于劳累、精神紧张时诱发,呈阵发性,数分钟自行缓解;心肌梗死为持续性剧痛;心脏神经官能症所致的胸痛则因为运动而减弱;胸膜炎的疼痛于咳嗽、吸气时加重;脊神经后根疾病所致疼痛则于转身或增加腹压时加重;气管及支气管疾病常伴咳嗽,食管疾病多有吞咽困难,而肺梗死和肺癌可有小量咯血。其他既往史也很重要。
2.体格检查 胸壁外伤、炎症、肿瘤等疾病经体格检查往往可确诊,对于内脏疾病所导致的疼痛,除一般体格检查和化验检查外,还需借助X线、B超、心电图、CT、MRI等协助诊断。
三、治疗
不同疾病所致疼痛表现不一,以治疗原发病为主,兼对症治疗。
下面介绍几种较常见的引起胸痛的神经-精神疾病。
1.神经根和神经痛 各种原因引起胸1~胸6神经根压迫和牵拉等刺激均可引起胸痛,疼痛的性质多种多样,持续性或间歇疼痛,增加腹压的情况可使疼痛加剧。常见的病因包括外伤、肿瘤、炎症(慢性脑膜炎、脊髓炎、梅毒等)、类风湿性脊椎炎、神经肉瘤、癌性脑脊膜炎、癌瘤的脊膜播散等。临床常见的是胸部带状疱疹后引起的肋间神经痛,在伴有胸壁皮肤病损的皮区内引起慢性疼痛,其特点是尖锐的刺痛,有时疼痛难忍。胸神经根和神经痛只是一个症状诊断,在当今影像学较发达的时代,最好能作出病因诊断,搞清是何种原因引起的疼痛。通过仔细的问诊、查体、X光胸椎片、脑脊液化验及细胞学检查、脊髓碘油造影、CT扫描、MRI等检查以达到确诊的目的。胸神经根痛的治疗主要是进行病因治疗。治疗带状疱疹后肋间神经痛应早期开始,最适宜的时机是在带状疱疹感染时尽早使用抗病毒药(首选阿昔洛韦或更昔洛韦连续口服2~4周)。也可用止痛药、神经阻滞和类固醇治疗。在慢性期采用局部用药、三环抗抑郁剂、理疗等,偶尔可使用卡马西平或丙戊酸钠。
2.胸段脊髓压迫症 是一组具有占位性特征的胸椎管内病变,随着病因的发展出现脊髓及神经根压迫症状。根据脊神经根受累的早晚,可在疾病的早期或晚期出现胸痛。其病因包括各种脊髓肿瘤(神经鞘膜瘤、神经纤维瘤、脊膜瘤、脊髓胶质瘤、脂肪瘤等)、恶性肿瘤脊髓转移、炎症(硬脊膜外脓肿、脊髓蛛网膜炎、结核性或寄生虫性肉芽肿等)、损伤(胸椎骨折、脱位、椎间盘脱出)等。本组疾病的共同特点是:①不同程度的脊髓受累三主征(截瘫、感觉平面和尿便障碍);②腰椎穿刺行奎根试验有梗阻(完全性或不完全性);③脑脊液蛋白增高;④胸椎X光片可能见到椎弓根扩大或椎骨破坏;⑤脊髓碘油造影可显示病变部位;⑥脊椎CT扫描对确诊有一定价值,但图像不十分清楚,伪影多,只有横断面,有其局限性;⑦MRI为首选的确诊手段,可见到胸髓或椎体异常信号,能提供清楚的局部解剖影像。脊髓压迫症的治疗根据不同病因而定,多数需要外科手术。
3.胸段脊髓血管病 脊髓血管病远较脑血管病少见,其中多数为缺血性,而出血性少见。
(1)脊髓前动脉闭塞一些病人有根性疼痛或弥漫性疼痛,从上背部放散至侧胸和前胸,感觉平面区可有痛觉过敏带。该病的诊断要点:①老年人多见,具有血管病特点,突然起病,症状很快达到高峰;②截瘫;③有感觉平面,呈分离性感觉障碍(浅感觉消失,深感觉保留);④膀胱直肠功能障碍;⑤腰椎穿刺脑脊液无色透明,化验多为正常。治疗采用改善局部血流,改善侧支循环,增加局部血流,应用血管扩张剂、抗凝剂,可用低分子肝素、尿激酶、蛇毒抗栓酶等药。给予甘露醇减轻脊髓肿胀,神经营养药和预防感染。
(2)脊髓蛛网膜下腔出血:临床表现包括:①相应的胸髓节段支配区内突然剧痛,出现Lasegue氏征、克氏征等脊膜刺激征;②脊髓横贯性损伤(截瘫、二便障碍、受累平面以下各种感觉丧失);③腰椎穿刺脑脊液呈血性;④血液逆流入颅内可引起头痛呕吐与脑膜刺激征。有梗阻者应急做椎板切开术,清除血块,查明病因时行病因治疗。隔日一次少量脑脊液置换有促进恢复作用,但应慎用。
确诊脊髓血管病除临床外,主要靠选择性脊髓血管造影。
4.多发性硬化(MS) 该病被认为是T细胞介导的自身免疫性疾病,以中枢神经系统白质多灶的脱髓鞘为特征。临床表现复杂多样,能引起胸痛症状的主要为脊髓受累的MS。除自发胸痛外,胸部可有蚁走感、束带感、奇痒感等,或Lhermitte征。诊断要点:①病程较长,有缓解复发史;②年龄在10~55岁;③中枢神经系统白质内存在两个以上分离的病灶,如大脑、脑干、脊髓、小脑的病灶;④多伴有视神经炎、视神经萎缩、视觉诱发电位异常;⑤MRI可能显示侧脑室旁T2高信号;⑥排除其他疾病。脊髓型MS在MRI上的表现为:脊髓正常、脊髓萎缩或脊髓内T2高信号,活动期可见到GdDTPA增强影像。MS的治疗:首选的药物为甲基强的松龙冲击治疗,每日0.5~1.0g加10%葡萄糖500ml静滴,连用3~7天。多数对下丘脑一垂体轴无抑制作用,副作用小。用药同时应做好胃黏膜保护,投给足量甲氰咪呱或法莫替丁。二线药物可选用硫唑嘌呤等免疫抑制剂。β-干扰素对缓解复发型MS有效,能使复发次数和病灶数目减少。1995年美国报道采用谷氨酸、丙氨酸、赖氨酸和酪氨酸复合多聚体每日一次皮下注射能使MS复发减少21%,且无明显的副作用,可能是一种较有前途的治疗方法。伴有异常感觉和疼痛发作者给予得理多(卡马西平)口服。
5.精神性胸痛 文献报道大部分急诊的胸痛为非心源性胸痛(NCCP)。遇到反复发作的胸痛病人,若冠状动脉造影正常,在除外微小血管冠心病的情况下,应想到精神性胸痛的可能性,许多病人长期认为自己有心脏病没被诊断出来,不能工作和活动,这部分病人中常有社会心理方面的因素存在,如焦虑状态、惊恐发作和抑郁症。NCCPr病人,当胸痛伴有强烈恐惧、濒死感时应高度怀疑惊恐发作,如经常伴有坐卧不安、喉中哽噎、食欲不振、周身乏力等症状应考虑到抑郁症。及时请精神心理科医生会诊进行必要的量表检查,可做出正确诊断。精神性胸痛尚缺乏诊断标准,一定在除外器质性病变以后才能诊断。治疗可采用三环类或SSRI类抗抑郁药、苯二氮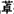 类药和认知行为疗法。应鼓励病人进行适度锻炼,避免滥用止痛剂。
类药和认知行为疗法。应鼓励病人进行适度锻炼,避免滥用止痛剂。