糖尿病性肾病*
出处:按学科分类—医药、卫生 中国医药科技出版社《中医辞海下册》第565页(1558字)
病名。
糖尿病性肾病是糖尿病后期严重的并发症,主要病变是肾小球硬化,初起可见间歇性蛋白尿,以后逐渐加重变为持续性蛋白尿,由于长期蛋白尿以及糖尿病本身的蛋白代谢失调,可出现低蛋白血症,甚者出现肾病综合征,病情持续恶化可发展为肾功能衰竭,最后死于尿毒症。糖尿病肾病的发病率约为糖尿病的5%~14%,其发病率随着糖尿病病程的延长而增加,一般病程在10~20年的糖尿病患者,无论年龄大小,约有半数可出现临床肾脏病。现代医学认为,糖尿病可累及肾脏的所有结构,包括肾小球、肾血管、肾小管和间质,引起肾动脉硬化、肾小球硬化和感染性肾盂肾炎及坏死性肾乳头炎等,其中主要是糖尿病性肾小球硬化症。
其主要发病机理是高血糖时,由于吸收的碳水化合物增多,糖蛋白堆积在血管间区,增厚的糖蛋白基底膜异常结构增加了对血浆蛋白和其它大分子的通透性;另一方面基底膜的积聚可因肾小球膜细胞的功能损失而进一步增加,基底膜通透性的改变使纤维蛋白在毛细血管壁和肾小球膜内沉积,从而导致各种小血管损害的发生。
本病的病理改变主要有以下几种类型:弥漫性糖尿病性肾小球硬化、结节性糖尿病性肾小球硬化和肾小球渗出性病变。诊断:早期阶段无临床表现,其肾小球滤过率增加和肾脏体积增大,用胰岛素控制病情后可以恢复正常。
开始有少量间歇性蛋白尿,以后逐渐转变为持续性蛋白尿。当临床出现蛋白尿时,一般表明糖尿病病理已超过10年,而糖尿病病理超过20年者50%的患者会出现蛋白尿。部分患者由于大量尿蛋白,低蛋白血症,可引起水肿和肾病综合征,其预后不良。
糖尿病肾病的水肿比较严重,且对利尿药反应差。糖尿病肾病的高血压一般出现较晚,高血压能加速糖尿病肾病的发展和恶化,而有效地控制血压则可以延缓这些患者肾脏病变的进展和恶化。糖尿病患者3~5年后才有明显的肾小球基底膜增厚,因此一旦出现蛋白尿就说明患者的肾功能已受损害。
糖尿病肾病患者在后期约有50%~70%有肾功能损害,其中25%的患者可出现尿毒症。糖尿病肾病患者的眼底损害通常和其肾脏损害的程度相平行,可见动静脉交叉,小动脉变细,甚者眼底出血和絮状渗出。中医认为:过食醇酒甘肥厚味,致湿热内生,化燥伤阴;或恣情纵欲,肾阴内耗;或五志过极,郁而化火,以致阴虚阳亢,而出现头晕痛,目眩耳鸣等症。由于阴虚热郁,气化失常,或命门火衰,均可出现尿少或水肿。病程迁延,不仅伤阴,亦伤阳气,气阴或阴阳俱伤,又可出现一些寒热错杂的症证。气阴两虚型:症见神疲乏力,自汗气短,舌淡齿痕等气虚症征;还可见手足心热,咽干口燥,渴喜饮水,大便燥结等阴虚症征;或可见口干渴但不欲多饮,手指足趾发冷而手足心热,大便先干后溏,舌红少苔而舌体肿大有齿痕,脉沉细等气阴俱虚病证。
治宜益气养阴滋肾,方用参芪地黄汤;偏气虚者方用五子衍宗丸加参芪;偏阴虚者方用大补元煎。肝肾阴虚型:症见两目干涩,五心烦热,口干喜饮,腰酸腰痛,大便干结,舌红少苔,脉沉细数。
兼阳亢者还可见头痛,头胀,眩晕,耳鸣等。
治宜滋养肝肾,方用归芍地黄汤,六味地黄汤合二至丸;阳亢者可用知柏地黄汤、杞菊地黄汤、三甲复脉汤加天麻、钩藤、僵蚕等。脾肾气虚型:症见气短乏力,纳少腹胀,四肢不温,腰膝酸软,夜尿清长,舌体胖大,质淡有齿痕,脉虚弱。治宜健脾固肾,方用水陆二仙丹,芡实合剂,补中益气汤加金樱子、菟丝子、补骨脂等。
脾肾阳虚型:症见神疲乏力,畏寒肢冷,少气懒言,或有水肿,面色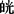 白,腰背冷痛,口淡不渴,或便溏,舌胖嫩润,质淡齿痕,脉沉弱。治宜温补脾肾,方用真武汤加参芪、肉桂等。
白,腰背冷痛,口淡不渴,或便溏,舌胖嫩润,质淡齿痕,脉沉弱。治宜温补脾肾,方用真武汤加参芪、肉桂等。
阴阳两虚型:症见面色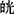 白,畏寒肢冷,腰酸腰痛,口干欲饮,或水肿,大便干结或溏泻,舌胖而质红,脉沉细弱。
白,畏寒肢冷,腰酸腰痛,口干欲饮,或水肿,大便干结或溏泻,舌胖而质红,脉沉细弱。
治宜阴阳双补,可用桂附地黄汤,济生肾气汤,大补元煎加龟板胶、鹿角胶、仙茅、仙灵脾等。