病理切片检查和解释
出处:按学科分类—医药、卫生 科学普及出版社《麻风病实验室工作手册》第85页(3585字)
病理片镜检时,首先要注意切片的大小、厚度和染色深浅是否适当。过小的切片会影响判断的正确性。切片过小可能是原标本过小或切片时未能切到最大面,也可能是部分脱失。如属后两种情况,应予重切。切片厚度不标准,对判断浸润细胞的密度和量以及判断细菌指数都会有明显影响,并使不同时制作的片子的对比失去意义。片子着色不正常,也会影响判断,如嗜酸或嗜硷变性的判断与染色就有很大关系。苏木素染色过浓会产生浸润致密、量多的印象,伊红染色过淡会使泡沫结构显示度减低。
切片检查按先低倍(10×目镜)——甚至用4×目镜扫视、后高倍的原则。检查必须包括整个切片的每一个区域,并按一定的次序,如先左后右,先上后下,以避免遗漏。检查者应先客观地确认片内存在的各种病理现象。然后综合解释所见,最后才考虑诊断问题。与此同时不能忽视任何可能不是麻风病的证据。麻风病理的检查与解释的重点如下:
一、表皮和表皮下区
麻风皮损部的表皮一般不增生,晚期渐呈萎缩,表皮变薄,皮突消失,表皮与真皮以平面相接,这在晚期瘤型皮损尤为着明。表皮增生不是麻风病的特征,如果表皮明显增厚,甚至可以作为排除麻风病的参考条件。结核样型麻风表皮下区常有浸润,浸润与表皮相接,基底层和棘层不同程度地受到上皮样细胞肉芽肿的破坏,称为表皮侵蚀,通常见于2~3个乳头的一段表皮。浅而广泛受侵的情况少见。
早期或未定类损害。有时表皮内有呈楔状分布的淋巴细胞浸润。表皮内弥漫性细胞浸润不是麻风的典型病变。
当瘤型麻风皮损内有大量浸润时,浸润上缘往往不与基底层相联,从而形成一条表皮下空白区,称之为“无浸润带”。仅管这种“无浸润带”不是麻风所特有的,但它对麻风的诊断和分型有参考价值。如果真皮内只有轻度浸润,也即没有形成“无浸润带”的条件,这时“无浸润带”的有无就没有评述的价值。
二、肉芽肿和浸润
肉芽肿基本上是由巨噬细胞构成的密集的团块状病灶。因此各种肉芽肿细胞的核都相似,各种肉芽肿病理图象的差别在于它们的胞浆。这种差别是由于刺激抗原的不同以及免疫反应的差异造成巨噬细胞发展演变的方向和阶段的不同而形成的形态多种多样。检查中没有必要去判定每一个细胞的确切归属或阶段,本质在于识别肉芽和浸润整体图象的类型、发展方向及其表达的病理意义。
巨噬细胞和上皮样细胞的鉴别,对于组织切片的解释和麻风病的分型至关重要。低倍镜检查中辩认上皮样细胞最方便。表3-3所列仅是巨噬细胞和上皮样细胞的总体特征。
表3-3 巨噬细胞与上皮样细胞鉴别表

三、神经束
HE染色标本。真皮内纵切的神经束呈波纹状的条索,外缘被平直的神经束膜所包围,沿神经束走向排列的卵圆形细胞核是雪旺氏细胞的核,其中有少数是成纤维细胞核,两者在HE染片中难以区别。神经分支的横切面可见轴索呈圈点状。真皮内的神经束无神经外膜,神经内膜包裹着每一神经轴索,HE片中难以辩认,因此神经束的包膜均可认作是神经束膜。麻风病时,神经束膜增生可很明显,HE染色中神经内最早可见的变化是雪旺氏细胞增生,表现为胞核增多,以后才发生排列方面的紊乱、非特异性炎细胞浸润以及肉芽肿改变。当神经内发生肉芽肿病变时,部分神经可被破坏,在结核样型麻风时,神经甚至可以破坏到难以辩认的程度。
普通大小的切片内没有查见神经,并不意味神经已被破坏,因为不一定每张片子内都存在着HE染色可以看到的神经。
切片内见到神经的切面显着多于一般,或真皮浅层出现平常见不到的较大的神经切面,往往提示皮神经可能发生肿胀。
四、毛囊和汗腺
麻风浸润好发生在毛囊与汗腺部,所以应该注意这些部位的浸润情况。如真皮内浸润较多,却都与皮肤附件无关联,则可能不是麻风性浸润。毛发的丧失和汗腺的损伤尤其是结核样型麻风的特征。但应了解不一定每张片子上都有毛囊、汗腺可以被破坏到不可识别的程度。除麻风病外,毛囊的炎症也是常见的,但细菌和真菌引起的毛囊炎,常出现嗜中性白细胞。
五、血管
早期损害小肉芽肿位于真皮深部或中部的血管周围,这象征血管神经束的破坏或感染处于经由血管神经束的血行播散阶段。肉芽肿位于真皮上部的血管周围,是感染已经建立的标志,说明感染已经播散。一旦肉芽肿已广泛存在,肉芽肿的位置已没有多大的重要性。如果存在着真皮上部血管周围的非肉芽肿性的细胞浸润,而却不围绕着皮肤附件,则多半是由于某些皮炎所致而不像是麻风病。
麻风损害中的血管炎几乎都伴有麻风结节性红斑(ENL),从主动脉到毛细血管都可受累。炎症可以是急性、亚急性或呈慢性。
六、水肿
麻风损害内的水肿,表示有麻风反应的倾向。各种麻风反应的急性期均存在水肿。轻度水肿也常见于未经治疗的BT-BB(中间界线类)患者的皮损,这可能表明是一种早期反应或轻度免疫失调、伴有免疫力降级的情况。
表皮下区可能出现的真皮中部的淋巴管扩张是皮肤水肿的重要标记。同时胶原组织着色变淡、稀疏。这些表现首先发生在表皮下区以至肉芽肿周围。同时表皮内也可发生水肿。这些表现主要是细胞外水肿所致。
用福尔马林固定也会引起胶原组织的皱缩,使胶原组织、肉芽肿以及肉芽肿内的细胞互相分离。这也是用福尔马林固定的主要缺点。
反应严重时可见到细胞内水肿、胞浆肿胀、着色变淡呈水化样变性,甚至可以产生小空泡。当上皮样细胞出现这些现象时,有时与泡沫细胞的鉴别发生一些困难。表皮下甚至可出现大疱。
七、结缔组织
真皮的胶原纤维和弹力纤维可因浸润而局部地发生变性破坏。但是广泛而严重的结缔组织受累则是麻风反应的现象。轻度或早期的麻风反应有时在临床上表现不明显,在真皮内却可见遍布于整个真皮的结缔组织反应,并且这种反应与肉芽肿无关。
轻度反应时,胶原纤维束间纤维细胞核增生,核较小而色深。严重反应时,增生的成纤维细胞较为幼稚,核大呈淡染。水肿显着,在胶原束间和束内呈弥漫性水肿,伊红染色无明显变化,只是着色淡。根据以后纤维化的程度来推测,胶原纤维的损伤常是严重的。可是胶原组织的损伤究竟是因水肿,还是更直接地由于免疫反应所致,尚不清楚。与“真皮反应”的同时,常伴有弹力纤维的肿胀和断裂。这在良好的HE染色片中可明显见到。
严重的反应后,真皮内发生重度的纤维化和疤痕,但最后真皮会恢复到正常,不会留下永久性的损伤。
纤维细胞和成纤维细胞常伴随着胶原组织,通常分散存在。偶而在片内见到的与纤维细胞相似的,致密排列成片块状的细长且染色深,甚或呈现尖端的核,似乎更可能是由于淋巴细胞被毁损所致的人为现象,如用镊子过度用力夹持标本可产生这种现象。
八、细菌
只凭一张HE染色片去诊断或评价麻风病是很片面的。麻风病理一定同时要做抗酸染色检查。对抗酸菌要认真确认。在抗酸染色法中,正常汗腺内有时可见大小不一的抗酸性颗粒,形圆,一般略大,应注意与抗酸菌区别开(照片12)。
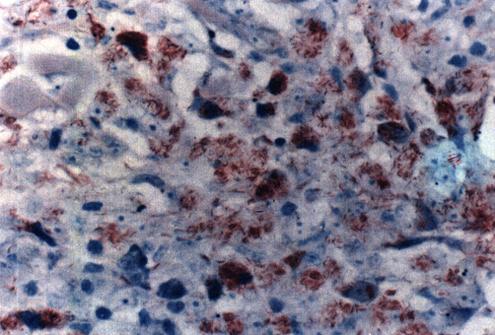
照片12 病理切片中的麻风菌(抗酸染色)
可见大量散在、聚集、甚至呈球团状的红染的麻风菌。