运动和感觉系统
出处:按学科分类—医药、卫生 辽宁科学技术出版社《临床诊疗技巧手册》第175页(8541字)
首先观察病人的姿势和步态,将为我们提示神经系统疾病,这应当在病人上检查床之前完成。
Romberg试验
●为一小脑或本体感受病变所致共济失调步态(或站立不稳病人)的简单测试,病人双脚并拢站立,闭上双眼,如病人本体感受丧失,则立刻开始失去稳定(Romberg征阳性):而此情况不见于小脑病变。
6.2.1 运动功能检查
现在应当观察病人,躺在检查床上,观察病人的全身肌肉非常重要,包括病人平躺时下能看到的肌群。肌萎缩可见肌肉体积减小和翼状外貌,注意肢体的不自主运动,或手指的震颤。轻弹肌肉会增强。
1.肌张力
肌张力是健康肌肉的紧张状态,增加为肌张力增高,下降为肌张力降低。张力由手臂和腿大关节(肘、髋和膝)的运动来测试;肘关节伸展而后屈曲,掌心向下而后上转,髋和膝关节屈曲和伸展。肌张力降低容易识别(感觉虚弱,常伴有明显的肌肉无力),而肌张力增高易被错过。痉挛状态为伸展肌肉时阻力大,随用力逐渐增加直到某一时刻突然降低,称为折刀样作用。由锥体系或上运动神经元损害引起,如内囊病变或颈部脊髓损害。强直状态为被动运动时遇到阻力,在整个运动范围连续不变,称为塑性或铅管样状态。强直状态见于锥体外系病变和帕金森病。
2.肌力
可以测试手臂和腿每一肌群的肌力。肌群的神经支配见表31。每一运动可以与你自己的力量相比较,或与你认为病人应有的力量相比较。最容易的肌力测试是从肩部开始,然后向下。
肌力的数字分级见表32:此表基于经典的MRC系统。
表31 肌肉对关节神经节段支配

表32 肌力分级

肌力测试
●测试三角肌肌力,让病人向外展手臂,解释这一运动后,用力按压对抗他/她来测试肌力(图163)。

图163 外展肩部(C5)
●测试肱二头肌肌力,让病人摆图164中的姿势,然后说“把我向你那边拉”。
●测试肱三头肌肌力用同一姿势,但说“将我推开”(图164),让病人用手向上推你的手(伸腕)和向下压(屈腕)。

图164 肱二头肌和肱三头肌的检查屈曲(C5)和伸直(C7)肘部
●手小关节的力量测试,可让病人“展开手指”(图165)然后你用力分开病人手指而让病人去并拢它们。
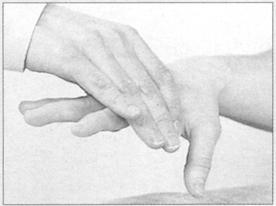
图165 手部小关节的功能(C8,T1)
●对于腿,让病人将大腿“向上”“向下”“向外”“向内”来测试髋关节屈肌,伸肌,收肌,展肌的肌力,见图166。

图166 屈髋(L1,23)
弯曲状态测试
●膝部弯曲状态测试,一手在膝下握住腿,让病人“向你那边拉”,然后“推开我”(图167)

图167 屈膝(L4,5S1,2),伸膝(L3,4)
●测试脚的背屈和跖屈,旋内和旋外。让病人“朝头的方向曲你的脚”(图168)和“向下”,“向外朝我,向内”。

图168 足背屈(L4,5)
3.腱反射
测试反射来评估反射弧和支配它的上位脊髓。用叩诊锤轻击伸长肌肉的肌腱,肌肉将短暂收缩。这证明了输入输出路径的完整性和肌肉对应节段脊髓前角神经元的兴奋性。测试反射的技巧非常重要你应总站在床的一侧,以同一方式引出腱反射,确保病人放松。轻持叩诊锤,使之以自身重力落下。反射反应在不同个体之间差别很大,有人有敏锐的反射,而有的人反射较不显着,如未引出反射应注意补充测试,方法是让病人磨牙或双手握在一起,再次尝试引出反射,这是引开病人注意力,减少皮质对反射反应的影响的方法。
反射强度的分级系统
消失 -
强化测试时存在 +/-
存在 +
敏锐 ++
亢进 +++
常测的反射有肱二头肌、肱三头肌、旋后肌、膝和踝反射,测试肱二头肌是在肘的曲面敲击肌腱(图169),测试肱三头肌是在肘的伸面敲击肌腱(图170),旋后肌反射是敲击手腕的桡骨表面(图171),腿有膝反射,由敲击膑腱引出(图172),踝反射是使脚背屈牵拉跟腱,而后敲击跟腱(图173),把脚踝架在另一腿上较易引出。

图169 肱二头肌反射

图170 肱三头肌反射
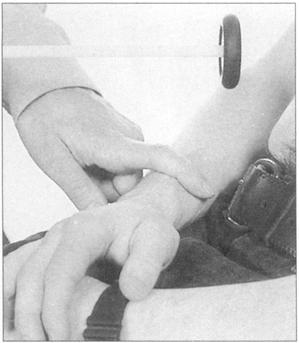
图171 旋后肌反射

图172 膝反射
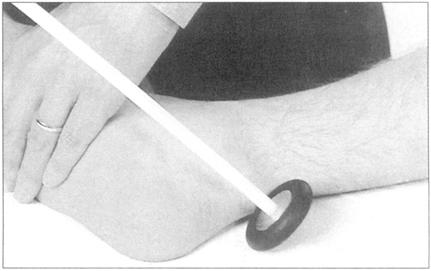
图173 踝反射
在下运动神经元病变时减弱或缺如,在上运动神经元病变时增强。
4.腹壁反射
在腹壁每1/4象限的轻刺激,在常人可引起腹壁下肌肉的收缩反射。上部反射由胸9~10节段支配,而下部为胸11~12支配。应注意腹壁反射的对称性,一侧腹壁反射消失是上运动神经元病变的良好证据。
5.跖反射
跖反射(图174)的引出,沿着足背的外侧缘施以稳定的压力,观察 趾的跖指关节,通常
趾的跖指关节,通常 指弯曲(向下),当锥体和皮质脊髓病变时(上运动神经元),
指弯曲(向下),当锥体和皮质脊髓病变时(上运动神经元), 趾表现伸展反应(
趾表现伸展反应( 趾向上,四趾扇形张开)。跖反射可分为:屈趾反应(↓);伸趾反应(↑);可疑反应(↑↓)。
趾向上,四趾扇形张开)。跖反射可分为:屈趾反应(↓);伸趾反应(↑);可疑反应(↑↓)。

图174 跖反射
6.2.2 共济的测试
如果病人明显虚弱则不必尝试。
●指鼻试验:让病人先用食指接触鼻尖,然后是其他手指,然后用同一手指接触你的手指。让他以尽快的速度重复,测试过程中病人睁眼,如正常,不必进行附加试验。如病人动作不流利,让他闭眼重复指鼻的动作;完成困难提示关节本体感觉异常(图175)。

图175 指鼻试验
●轮替运动障碍:此术语指不能完成快速重复的动作。测试可以让病人试把一个螺旋塞入插孔,或让病人做简单的重复运动,如用手指重复画圆,动作缓慢摇摆为轮替运动障碍。
●跟胫实验:测试下肢共济,让病人以一腿的足跟沿另一腿的胫骨滑行,小脑共济失调者,足跟摇摆不稳。
6.2.3 感觉系统的检查
感觉功能的评价自问病史就开始了,感觉障碍的症状意味着临床检查的明显异常,此外,病人的症状中,特定区域或特殊类型的感觉障碍需要注意。
测试的区域和方式依靠病人病史和症状反映的感觉障碍类型而定。但是需注意是否为皮肤疾病或周围神经疾病所致,感觉的类型包括轻触觉、痛觉、温觉、振动感和本体感觉。首先,在感觉正常区域测试,确定病人能够感到刺激和理解测试内容,之后按图176测试。如果怀疑感觉缺失呈手或足分布,则从指或趾末端开始,直至测出一感觉平面。
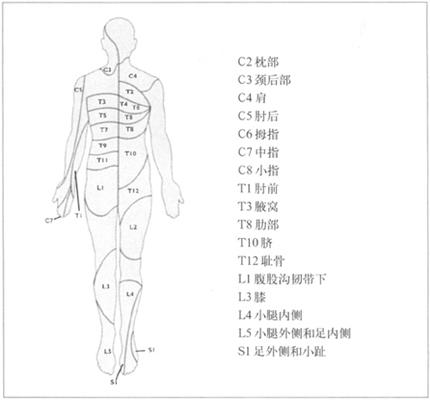
图176 感觉神经支配区域
●轻触觉:让病人闭眼后用一棉条在一点测试,避免在皮肤表面滑动,因为后者由痛觉纤维传导。
●痛觉:最好用折断的木条或特殊设计的神经检查器械(有尖锐的点)完成,避免用针因为可能刺破皮肤,成为潜在的感染源。
●振动觉:减弱或失去常见于老年病人;但在怀疑有周围感觉神经病的病人很有价值。最好使用C128赫音叉来测试,位置包括上下肢和躯干。
●本体感觉:关节位置感应在闭眼时测试。测试手指和足趾的关节位置感方法见图177和图178,指与相邻指分开,测试关节向上或向下,问病人手指是否被移动。

图177 检查手指的位置感

图178 检查脚趾的位置感
●温觉:不常规测试。如有指征,简单测试可用取样瓶或金属管装冰或温水来测试,最常见于皮肤疾病,而后见于周围神经病的区域性缺失。
●重量、形状、大小和质地感:测试可使用硬币,把一枚硬币放在病人手掌上并让他闭眼,让病人来描述它,可以把不同重量的硬币同时放在一只手上来比较重量。
6.2.4 相关结构检查
如无相关结构检查则神经检查不完整。包括骨骼结构(颅和脊柱),颅外血管和皮肤。
●观察颅的形状和大小,触诊查找骨缺损和水肿。
●应当检查脊柱弯曲,沿脊柱触诊有无压痛。测试脊柱运动和直腿抬高的程度,观察颈椎运动是否受限。最常见于颈强直,也见于脑膜刺激症状。
●不仅要触诊颈动脉(一次一侧),还要听有无杂音。检查皮肤有无血管畸形、神经瘤和褐斑,分别见于相关神经疾病。
6.2.5 体征图示
1.视神经病变的体征
来自左侧的物体的光线落在双眼视网膜的右侧,视网膜的颞侧或外侧通常与同侧视皮质相连。而鼻侧或内侧则通过在视交叉处穿过中线的神经纤维与对侧视皮质相连(图179)。

图179 视神经病变引起的视野缺损
视野缺损可由眼、视神经、视交叉、视交叉与外侧膝状体间的视束、视辐射或视皮质病变引起。图179为视觉通路的略图,包括常见的视野异常以及不同病变的解剖定位。
2.Ⅲ、Ⅳ、Ⅵ病变的体征
●第三、四、六脑神经的核下(下运动神经元)病变引起某一眼肌或肌群的麻痹,核上(上运动神经元)病变引起眼的共轭运动麻痹。
●第三脑神经的核下病变:完全上睑下垂(图180);睁眼时向下向外(图181);瞳孔扩大固定,适应调节丧失。但如病变仅为局部,则仅有一项或几项功能的丧失。
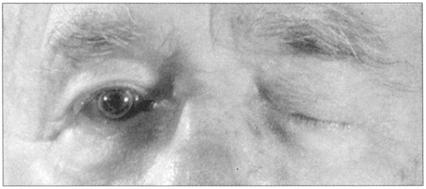
图180 动眼神经麻痹,患者上睑下垂

图181 动眼神经麻痹,眼球向外下偏
●第四脑神经瘫痪造成当向内下方凝视时眼球外旋运动障碍。
●第六脑神经瘫痪使眼球向外运动不能,并合并产生复视。涉及一个或几个上述三神经的病变时体征包括:
●眼运动缺陷。
●斜视。
●复视。
●瞳孔异常。
复视:检定眼肌无力
●复视可能是一侧挨一侧的图像(水平复视),或者上下交错(垂直复视),或二者皆有,单纯的水平复视是由外侧或内侧直肌无力引起,垂直复视由其他眼外肌无力引起.
●当目光注视无力肌肉作用的方向时图像分离最大,如向右看时图像分离最大提示左内直肌或右外直肌无力。
●当目光注视引起最大图像分离的方向时,来自迟钝眼的异常图像在此方向上显得更远,如向右看时水平复视最大而右方最远的图像来自右眼(分别盖住单眼测试),则为右外直肌无力.
3.斜视
为眼的运动异常,视轴不固定相遇(图182),麻痹性斜视由一或多个眼外肌无力引起。临床特点有:
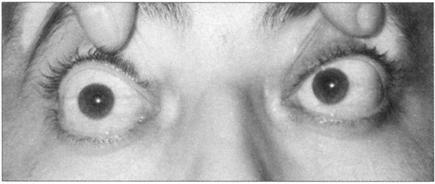
图182 斜视,双眼共轭运动消失
●运动受限:突出特点是在肌肉影响的方向上眼运动障碍。
●视野方向错误:病人对物体的方向判断错误,在麻痹肌肉的方向常需运动眼睛,如果闭上健侧眼则视物偏远。
●复视:麻痹性斜视的病人视物双影。
上述三原则有助于确定复视的病人哪一肌肉有病变。
核上病变不产生复视,视轴保持平行,因为核上中心调节共轭运动,不控制单眼运动。额和枕皮质视觉运动区域调节对侧,此区域病变造成视线偏向脑内病侧(与可能的肢体运动障碍方向相反)。垂直注视的核上中心位于中脑,此区域的病变造成垂直凝视障碍。
支配外侧凝视的通路经过脑干,在第三神经核下交叉,调节外侧注视,与前庭核邻近并调节同侧,桥脑病变将引起偏瘫及眼偏向病侧肢体。
来自桥脑的纤维到达同侧的第六脑神经核,经过内侧垂直束到达对侧第三神经核,支配内直肌。故内侧垂直束病变将导致核内眼肌麻痹,特点是内直肌的选择性麻痹,对侧外展眼的单眼眼球震颤。
4.瞳孔大小的控制
瞳孔的大小由两个自主神经系统控制,对光线强度和焦点远近做出反应。括约肌使瞳孔缩小,由副交感神经支配,开大肌使瞳孔散大,由交感神经支配。
副交感神经控制瞳孔缩小和睫状肌收缩,产生调节反射,来自EW核,经第三脑神经到达睫状神经节,节后纤维经睫状神经分布。
副交感神经的病变导致瞳孔散大,对光线无反应。瞳孔对光反应依赖于传导路的完整。当视网膜或视神经病变时消失,单侧视网膜或视神经病变时,光线照射病眼时无反射(直接对光反射)。但对健侧眼测试仍有反应(间接对光反射)。
支配眼的交感纤维来自颈八和胸一二节段的脊髓,经颈丛到达眼眶,此纤维由下丘脑经脊髓的中央交感通路支配。
视交感通路的病变将导致瞳孔收缩,当光线照射时变得更小而无法放大。
5.霍纳综合征
由颈交感链麻痹引起。包括上睑下垂、瞳孔缩小、避光时瞳孔不放大,病侧面和颈无汗(图183),常有眼球内陷。失明眼的瞳孔放大、无对光反应,但当光线照射对侧眼时收缩。

图183 Homer综合征。左侧瞳孔变小、眼睑下垂、眼窝深陷
6.眼球震颤
常由前庭系统病变或病变涉及支配眼运动的中枢通路引起,例如前庭小脑连接或内侧纵束。也见于眼肌无力的疾病,眼球震颤也可由某些药物引起,如苯妥英,也可由遗传造成,呈钟摆样震颤。一些不规则的颤动见于正常眼完全偏视时,趋光性震颤见于快速纠正注视一运动目标时,如坐在火车上的人努力注视月台上的广告时。
7.第五神经病变的体征(三叉神经)
三叉神经的完全病变将造成面和鼻咽部皮肤和黏膜的感觉丧失、唾液和泪液分泌减少、味觉缺乏,但口腔分泌减少也可继发。还有一特点是咀嚼肌力减弱,眼支分布区前额疼痛。
8.第七神经病变的体征(面神经)
单侧下运动神经元病变引起病侧面部表情肌无力。额肌无力、闭眼困难、角膜溃疡、口角斜,常从口角漏出唾液。颞骨部面神经病变(如Bell瘫痪、外伤、带状疱疹、中耳感染)与听感觉相关(听觉过敏),舌前2/3味觉丧失(图184和图185)。


图184、图185 面神经麻痹,同侧额部受累
上运动神经元病变引起引起对侧面下部无力,面上部肌肉受双侧神经支配,皱额正常。
9.第八神经病变的体征(前庭蜗神经)
(1)耳鸣 病人可有听感觉异常。听到耳中铃声(耳鸣),此症状常见但不常见于神经系统病变,听觉过敏指听到微小的声音伴痛觉:有时见于面部瘫痪造成的镫骨肌麻痹。耳蜗损伤导致的中枢性耳聋也有相同的症状,如梅尼埃病。
(2)眩晕 病人有头晕症状,真正的眩晕病人感觉到周围的物体在旋转,眩晕也见于前庭系统疾病,如耳、前庭蜗神经、脑干或颞叶。
10.第九、十、十一、十二神经病变的体征(舌咽、迷走、副、舌下神经)
(1)球麻痹和假性球麻痹从皮质到颅下神经核的通路病变将导致许多受这些神经支配的肌肉无力,包括单侧颌、面下部、腭、咽、喉、颈和舌。通常可快速恢复,因为对侧皮质球束可代偿功能,双侧病变将导致球部核团控制的肌肉永久无力和固定。造成语音不清和吞咽困难、颌部痉挛、舌运动幅度减弱,此外,失去对感情表达的自主控制,无明显诱因的哭笑。
同样核团或颅神经的下运动神经元病变引起球麻痹,味觉迟钝,颌、面、腭、咽、颈和舌无力,伴构音困难和吞咽困难,但颌痉挛弱,无情感异常。球麻痹和假性球麻痹病人常需鼻饲进食,咽喉肌肉协调运动差导致这类病人进食常误吸。