蛋白质代谢试验
出处:按学科分类—医药、卫生 军事医学科学出版社《病毒性肝炎防治手册》第263页(9607字)
一、血清蛋白测定
(一)总蛋白(TP)、白蛋白(Alb)、球蛋白(G)的测定
1.原理 氨基酸以肽链方式互相连接而组成蛋白质,它在碱性酒石酸钾钠铜盐溶液中,与Cu2+络合显紫色,此称双缩脲反应。反应呈色的强弱与血清白蛋白或球蛋白的含量成正比,而与其分子量或氨基酸的成分无关。
2.正常值 总蛋白为60~80g/L;白蛋白为35~50g/L;球蛋白为20~30g/L。
3.临床意义
(1)肝病患者的血清总蛋白量一般无显着变化,除非伴有营养不良。但肝病患者因有球蛋白与白蛋白相反的改变,总蛋白浓度视二者比例不同,可在正常范围降低或升高。肝炎早期患者TP正常,随后TP升高数周,此乃球蛋白升高,而白蛋白先降低后恢复正常所致。肝硬变患者球蛋白升高,白蛋白甚低,致总蛋白量低于正常值(<60g/L),表明预后较差,故观察肝硬变患者血清总蛋白量的动态变化,对其预后的判断有一定指导意义。
(2)病毒性肝炎患者的白蛋白多正常,其白蛋白降低的程度与肝炎病情程度相平行。肝硬变、慢性肝炎、长期阻塞性黄疸患者的白蛋白浓度降低。对无黄疸的肝硬变患者的血清白蛋白监测的结果,是估计预后的良好指标。例如,若肝硬变患者Alb<30g/L,治疗后Alb回升,表明临床治疗有效,患者预后较好;若治疗后Alb不回升,或下降到20g/L以下,多提示肝损害严重,难于恢复正常,预后不良。
(3)肝病患者的球蛋白常见增加,且原发性肝损害者比继发性肝损害者增加更为显着。肝病患者球蛋白增加主要是γ球蛋白升高,α球蛋白稍降低,β球蛋白则高低不定。胆道阻塞性黄疸者,γ球蛋白可正常,与肝实质损害时γ球蛋白升高同样有诊断意义。若白蛋白不断减少而球蛋白不断增高,则预后不良。有学者指出γ球蛋白增加,为可靠的肝功能障碍的早期征象,在这方面比脑磷脂胆固醇絮状试验、麝香草酚浊度试验、酚四溴磺钠试验及胆固醇/胆固醇酯比值等更为确实。
(4)白蛋白与球蛋白(A/G)比值:正常人A/G比值为1~2.5∶1。肝病患者的A/G比值几乎都可降低,尤以有黄疸的肝硬变者为甚。肝外胆道阻塞者,A/G比值降低与急性肝炎者大致相似。重症肝硬变有腹水者,白蛋白显着降低而γ球蛋白显着增高,A/G比值甚至可出现倒置,这种比值异常是判断预后的有价值指标。
(二)血清蛋白电泳试验
1.原理 蛋白质是两性(分子表面有很多COO基和NH 基)物质,在碱性溶液中NH
基)物质,在碱性溶液中NH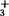 基与OH-作用生成H2O和NH2基,剩余的COO-基而带负电荷。在酸性溶液中,COO-与H+结合生成不解离的COOH基,剩余的NH
基与OH-作用生成H2O和NH2基,剩余的COO-基而带负电荷。在酸性溶液中,COO-与H+结合生成不解离的COOH基,剩余的NH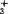 基使它带正电荷。在电场中,蛋白质分子随溶液酸碱度的不同带有不同的电荷而向相反电极方向移动,从而达到分离的目的。蛋白质电泳时泳动速度取决于蛋白质电荷量、电场强度、溶液离子强度、电渗蒸发等诸多因素。
基使它带正电荷。在电场中,蛋白质分子随溶液酸碱度的不同带有不同的电荷而向相反电极方向移动,从而达到分离的目的。蛋白质电泳时泳动速度取决于蛋白质电荷量、电场强度、溶液离子强度、电渗蒸发等诸多因素。
2.正常值 北京地区报道的参考值。白蛋白0.54~0.73,α1球蛋白0.03~0.05。α2球蛋白0.06~0.10,β球蛋白0.05~0.11,γ球蛋白0.12~0.20。
3.临床意义
(1)白蛋白:肝细胞受损害时,白蛋白的合成及其在细胞内的运输和释放均发生障碍,而分解代谢受影响较小,故引起血清白蛋白量减少。急性肝炎患者,白蛋白减低多在1周后才显示出来,呈轻度或中度减低。但在亚急性肝坏死,慢性肝炎患者,白蛋白可明显降低,其减少程度与疾病严重程度常呈正相关,而且随病情进展有进行性降低趋势。故对肝炎患者,白蛋白量可作为判断肝炎严重程度的依据和作为判断预后恶劣之征兆。白蛋白减少是肝硬变的特征,尤以失代偿期为甚。
(2)α1球蛋白:肝受损害者,α1球蛋白常增加,与白蛋白呈负相关;在肝细胞破坏极严重的肝坏死和肝硬变患者,α1球蛋白则减少,与白蛋白呈正相关。因此,测定α1球蛋白对判断肝炎病情的严重程度和患者预后有参考价值。此外,肝癌患者α1球蛋白亦显着上升。
(3)α2球蛋白:病毒性肝炎患者初期,α2球蛋白多为正常,以后逐渐增加。但重型肝炎患者肝细胞损害严重时,α2球蛋白减少。失代偿期肝硬变患者,α2球蛋白多数降低。
(4)β球蛋白:肝细胞严重损害者,β球蛋白明显降低,如呈现进行性降低则提示预后恶劣。胆汁淤积患者,β球蛋白多数增加,且与α2球蛋白升高相平行,有助于对胆汁性和非胆汁性肝硬变鉴别。
(5)γ球蛋白:几乎所有肝脏疾病患者的γ球蛋白都增高。病毒性肝炎患者γ球蛋白中度增加,追踪检查如γ球蛋白趋向正常,则提示病情好转,反之则意味着患者转归不良,可能转为慢性肝炎或肝硬变。慢性肝炎患者γ球蛋白升高较CPH者显着,失代偿期肝硬变者γ球蛋白极度升高。故血清γ球蛋白增高除提示肝病严重外,对判断患者的预后尚有指导意义。
(三)各种血清蛋白的测定
1.前白蛋白(prealbumin,PA) 前白蛋白是血清蛋白成分中半寿期短(1.9d)、周转快、在肝脏合成的蛋白质之一。
正常值:0.22~0.35g/L。目前,多采用定量免疫学方法测定,如火箭电泳测定。
临床意义:由于PA半寿期短,肝损害者PA迅速下降,且较白蛋白下降为早,故可作为肝功能损害一项早期敏感指标。肝脏疾病患者,无论是急性的或慢性的,PA均显着降低,其降低程度与病情轻重及病程长短相一致。急性肝炎患者呈轻度或中度降低,以后随病情好转而趋向正常。重型肝炎、慢性活动性肝炎、失代偿性肝硬变、晚期肝癌患者,PA严重降低,濒临死亡者的PA水平呈进行性降低并几乎降至零,而非肝胆疾病患者则无明显降低。
2.α1抗胰蛋白酶蛋白(α1AT) α1AT是由肝细胞合成的一种糖蛋白,半寿期为5.6d。在正常人血清中,蛋白水解酶的抑制物约有90%存在于α1球蛋白部分,它可抑制蛋白水解酶的活性,并主要是抑制胰蛋白酶的活性,因此称之为α1抗胰蛋白酶蛋白。
正常值:正常人血清中α1AT含量为2.0~3.2g/L,平均为2.3g/L。
临床意义:目前多数学者认为,由于α1AT异常的滞留于肝细胞内,影响细胞亚微结构功能,使肝细胞变得脆弱,使之对有害因素如病毒、化学因子、毒素等易感,从而引起肝细胞损害。临床检测表明,α1AT可作为原发性肝癌的标志物而用于诊断,阳性率与AFP相近,尤其适用于诊断AFP阴性的肝癌患者。
3.α1-酸性糖蛋白(α1-AG) α1-AG是分子量为44kDa的糖蛋白,主要由肝细胞合成,又称类粘蛋白(orosomucid)。
正常值:0.55~1.40g/L,平均0.90g/L。
临床意义:α1-AG临床上变化规律与α1球蛋白相一致。在肝脏疾病患者,因其合成减少,故降低程度常与病情相一致。慢性活动性肝炎及重型肝炎患者,α1-AG降低最明显。有梗阻性黄疸者,血清α1-AG含量正常或升高;即使胆汁性肝硬变者,血清α1-AG含量也不降低。在急性胆囊炎、急性胆管炎、胰腺癌所致梗阻性黄疸患者,血清α1-AG升高尤为显着。故测定血清α1-AG,有助于对肝细胞性黄疸和梗阻性黄疸的鉴别诊断。
4.结合珠蛋白(HP) HP是由肝脏合成的一种糖蛋白,其分子量为85kDa,半寿期为3.4~4d。在血清蛋白电泳中,该蛋白位于α2球蛋白带。在血液中,该蛋白与血红蛋白结合成一稳定复合物,阻止血红蛋白从肾小球排出阻塞肾小管,既可贮存铁又可保护肾小管,使之免受游离血红蛋白的损害,且能防止正铁白蛋白的产生。
正常值:为0.50~2.20g/L,平均1.60g/L。
临床意义:急性肝炎患者血清HP水平于第1周明显下降,以后逐渐升高,第4周接近正常水平,故认为可作为肝脏合成蛋白的灵敏指标之一。尤对观察行肝脏手术患者的预后有临床价值。但是,HP的测定,主要用于诊断溶血性贫血。此外,还有助于对肌红蛋白尿与血红蛋白尿的鉴别。
5.α2-巨球蛋白(α2-MG) α2-MG是血清中不同于IgM的另一种巨球蛋白,分子量为82kDa,该蛋白无免疫功能。α2-MG电泳位于α2球蛋白区带。α2-MG主要由肝脏合成,循环中的淋巴细胞、大单核细胞以及成纤维细胞也能少量合成。
正常值:正常人血清水平男性为2.40g/L,女性为2.90g/L,儿童期偏高。
临床意义:①观察病情变化,急性肝炎患者病程延长,伴有α2-MG升高,常提示病情慢性化。②协助AFP诊断原发性肝癌。③了解肝炎的免疫发病机制。
6.运铁蛋白(TF) TF是一种主要由肝脏合成的可溶性贮铁蛋白,分子量为90kDa,它在血浆中的半寿期为12d。血清蛋白电泳位于β1球蛋白带。
正常值:正常人血清水平为129±57.6μg/L(平均为96±78μg/L,男:78.1±50μg/L,女:37.2±24.2μg/L)。
临床意义:临床测定TF作为一项非特异肝肿瘤标志物,用于肝癌的诊断,肝癌患者TF显着升高;作为判断肝病预后的一个指标,肝炎患者的TF水平随病情恶化而进一步降低,如进行性降低则预后不良。
7.铜蓝蛋白(CP) CP又称铜氧化酶,是一种主要有肝脏微粒体合成的含铜糖蛋白,分子量为150000。在血清蛋白电泳中,它位于α1和α2球蛋白带之间,一般把它划为α2球蛋白。
正常值:正常人血清中CP含量甚微,按Rarin氏改良氧化酶活力法测定,成人为284.3士41mg/L。
临床意义:测定CP水平主要用于诊断肝豆状核变性,该病患者血清中CP显着降低。肝胆疾病患者的血清CP变化,如原发性肝癌、胆囊炎、胆石病及肝外(恶性)阻塞性黄疸患者,CP明显高于正常;其他肝病患者则低于正常,且酶活性降低与肝损害程度相平行,是反映肝贮备能力的试验。肝癌患者血清CP明显高于肝硬变及肝脓肿的患者,故有鉴别诊断价值。
8.配体蛋白(1igandin) 配体蛋白又称连接蛋白或γ蛋白,为一种碱性蛋白,分子量为48kDa。
正常值:正常人血清中含量甚微,用放射免疫测定法测得为3.78~8.5μg/L。
临床意义:病毒性肝炎患者在急性期配体蛋白升高,持续时间较短,为4~6周。CAH患者的配体蛋白水平升高显着,其升高幅度与肝组织炎症程度相一致。若短时间内该蛋白水平急骤升高,常提示有急性肝坏死发生。肝硬变、转移性肝癌及非肝疾患者,配体蛋白多为正常。上述结果表明,测定血清配体蛋白水平是一项灵敏的肝功能指标,对于观察肝炎患者病情变化及预测急性肝坏死的发生具有一定的临床意义。
9.Z蛋白 人体内Z蛋白与γ蛋白一样,亦为肝内有机阴离子的输送蛋白。Z蛋白有两种,一种是酸性蛋白,分子量为12kDa;另一种是中性蛋白,分子量为14kDa。
正常值:38±11μg/L。
临床意义:肝细胞受损害时,肝内Z蛋白释放入血,以致肝内Z蛋白含量降低而血清Z蛋白升高。据测定,血清Z蛋白含量在急性肝炎、肝硬变伴肝癌、慢性肝炎患者中依次递减,但均超过正常值水平。上述肝病患者的血清Z蛋白变化与AST和ALT呈正相关,而与血清胆红素和ICG滞留率无相关性。
10.运血红素蛋白(HPX) HPX在血中与血红素结合,分子量为57kDa。血中游离血红蛋白有一部分氧化为高铁血红蛋白,再分出高铁血红素,后者可立即与血中HPX结合并被运送至肝分解。
正常值:为800~1000mg/L。
临床意义:肝病患者的HPX多数降低,其降低程度与肝损害程度相平行。亚急性肝坏死者则明显降低,仅为正常值的27.0±19.8%;肝硬变、原发性肝癌及CAH患者,下降到正常值的80%左右。
11.去唾液酸糖蛋白(ASGP) 血浆ASGP与肝内ASGP受体数量呈负相关,而ASGP受体数又取决于功能肝细胞数。功能肝细胞数减少时,血浆ASGP升高。本试验不受胆红素和胆汁酸浓度影响,是用于估计肝残余功能的良好指标。
12.免疫球蛋白(Ig) 人体至少有5种免疫球蛋白,即IgA、IgG、IgM、IgD和IgE。
肝受损害时,枯否氏细胞功能降低,不能有效地清除来自肠道的抗原,使其充溢并暴露于肝外网状内皮组织,刺激β细胞合成抗体即免疫球蛋白。高γ球蛋白血症的出现,可作为诊断慢性肝病的线索。不同肝病患者的血清Ig升高的幅度和种类也有差异:自身免疫性肝病者,IgG、IgM明显升高;酒精性肝病患者,IgA升高并在电泳上出现β-γ桥;隐源性肝硬变患者,主要为IgG、IgM升高;原发性胆汁性肝硬变患者,IgM升高显着;IgM在甲型肝炎患者急性期常增高而乙型肝炎患者多正常,故认为IgM的测定有助于对两型肝炎的鉴别诊断;急型肝炎患者如IgM持续增高超过10d以上,应警惕为急肝向肝坏死转化;在肝炎早期患者,测定IgM水平有助于对重型肝炎的诊断。在肝炎慢性期患者,连续观察IgM值的变化,对判断慢性肝炎属活动性的或非活动性的、肝硬变是代偿期的或失代偿期的,均具有一定意义。此外,与原发性胆汁性肝硬变患者IgM升高不同,肝外梗阻性黄疸或氯丙嗪引起的肝内胆汁淤积性黄疸患者,IgM多正常,这有助于对二者的鉴别诊断。
IgA与IgG、IgM的比值变化也有临床意义。大部分急性肝炎患者IgM/IgA的比值>1.0,与其他肝病和阻塞性黄疸患者明显不同。如果比值>2.5,即可认为有急性肝炎存在,若<1.0,说明疾病可能已转入慢性期。IgG/IgA的比值在慢性肝炎患者为正常或增高,因为随着病程的推移,不仅IgA在升高,IgG值也相应升高;IgG/IgA比值低于正常,提示有肝硬变。
13.血清补体含量测定 正常值:CH5030~40KU/L;C31.04g/L。
临床意义:
(1)急性肝炎早期患者的血清CH50常升高,一般在发病第1周升高明显,第3周以后在正常范围内波动,第10周以后完全恢复正常。但病程迁延的患者,第3周后CH50仍升高,第12周后仍有较大变动。肝炎患者补体水平与病情密切相关。
(2)重型肝炎患者,尤其是急性坏死患者,血清CH50及C3水平一般很低,甚至不能测出,故对重型肝炎患者测定补体,有助于判断肝炎损害的严重程度。动态观察,若CH50持续在低水平者,提示预后极差。而且凡重型肝炎血清补体低下,抗补体阳性者,病情凶险,预后不佳。若病情好转时,则CH50水平上升,抗补体反应转阴。重型肝炎患者经激素治疗病情缓解时,血清总补体及C3均明显回升。
(3)慢性活动性肝炎和肝炎后肝硬变患者,多数CH50及C3明显下降,肝硬变者CH50与丙种球蛋白水平呈负相关。其他类型的肝硬变患者,如酒精性肝硬变和特发性血色病者,血清补体可正常或增高,而隐原性肝硬变者可正常、增高或降低,原发性胆汁性肝硬变者血清补体下降。
(4)中毒性肝炎患者CH50早期明显升高,补体恢复正常较病情改善为迟。肝内感染及肝肿瘤患者,血清补体升高可能与补体蛋白合成增加有关。
综上所述,利用血清蛋白成分在发生肝病时的改变,可有助于判断以下几种情况:①对肝实质损害程度,可选用白蛋白、前白蛋白、运铁蛋白、结合珠蛋白、运血红素蛋白、α1酸性糖蛋白作为指标,降低愈明显,说明肝损害愈重。②对急性肝损害患者,为了判断预后,可选用白蛋白,前白蛋白、运血红素蛋白、α2热稳定糖蛋白、结合珠蛋白、运铁蛋白等作为指标,如恢复正常,为预后良好的标志。③对慢性肝病患者,为了判断是否为活动期,可结合珠蛋白、运血红素蛋白、白蛋白、前白蛋白降低,IgG、IgA、α1抗胰蛋白酶升高,提示有活动性病变存在。
二、血清胶体稳定性试验(絮状、浊度试验)
麝浊试验应用于肝疾患者有一定的临床意义。在急性肝损害患者TTT升高,在黄疸期即可呈现阳性反应,故对肝损害的早期诊断有意义,但不及血清转氨酶敏感。在无黄疸型肝炎患者,TTT异常可作为诊断的敏感指标。TTT在急性肝炎患者,其变化和血清脂质升降相平行,但随着病变的迁延化、慢性化,则与血清γ球蛋白呈正相关,故TTT持续阳性是肝脏病变迁延化、慢性化的反映;在慢性肝病患者,有报道指出,TTT在非活动性肝炎患者中平均值是2.6U,在活动性肝炎患者中是4.2U,在肝硬变患者中为6.1U,在急性肝坏死患者中是8.0U以上,相互间有显着差异;在脂肪肝患者,TTT常升高;肝癌患者TTT升高,但原发性肝癌患者TTT升高较转移性肝癌患者更显着。
血清胶体稳定性试验对肝病并不具有特异性,在其他可发生白蛋白减少、球蛋白(γ或β球蛋白)或类脂质增加的疾病如疟疾、结缔组织疾病、黑热病、亚急性细菌性心内膜炎、多发性骨髓瘤等,亦可呈阳性反应。
三、其他有关蛋白质代谢试验
(一)血清酚絮试验
本试验也属于血清胶体稳定性试验,但其出现阳性反应的机制可能与一般胶体稳定性试验不同,而与血清中特殊脂蛋白存在有关。临床应用本试验鉴别黄疸类型,阻塞性黄疸患者,本试验阳性率为58.1%~100%(一般在80%以上),而肝细胞性黄疸患者的阳性率为0%~58.2%(一般在10%以下)。
(二)血氨的测定
正常值:血氨的正常值,纳氏试剂显色法为6~35μmol/L,酚-次氯酸盐法为24~82μmol/L。
临床意义:测定血氨浓度,主要用于估计肝病患者肝损害程度及其预后。急性肝炎患者血氨正常或轻微增加;重型肝炎患者,尤其是肝炎昏迷患者可显着增加。血氨超过117.4μmol/L的患者,常伴有不同程度的意识障碍。肝昏迷的发病机制不同,血氨变化也不同。在慢性肝病(如门脉性肝硬变),尤其是有良好门-体侧支循环者,发生肝昏迷时(所谓继发性肝昏迷)血氨往往明显增加,氨中毒可能是主要发病因素,所以称为氨性肝昏迷。此种患者的血氨水平随昏迷加深而进行性增高,在脑电图上,血氨越高,慢波的改变越明显。而暴发性肝炎患者,尽管肝细胞坏死可致肝清除血氨能力减弱,但往往血氨尚未明显升高即已陷入深度昏迷,其发病可能与神经介质的失常以及糖、电解质代谢紊乱有密切关系。对这种患者,血氨测定就不能作为诊断肝昏迷的主要依据。
(三)血浆游离氨基酸的测定
正常值:正常人血浆中游离氨基酸的总浓度约2mmol/L,组织中15~30mmol/L。支链氨基酸(BCAA:包括亮氨酸、异亮氨酸和缬氨酸)与芳香族氨基酸(AAA:包括酪氨酸、苯丙氨酸和色氨酸)的比值(BCAA/AAA)为3.0~4.0。
临床意义:肝炎患者常有血浆氨基酸代谢紊乱,BCAA/AAA比值下降,如急性肝炎患者BCAA/AAA比值为2~3,肝硬变患者BCAA/AAA比值为1.5,急性肝性脑病(AHEP)患者BCAA/AAA<0.6,慢性肝性脑病(CHEP)患者BCAA/AAA<1.0,BCAA/AAA比值下降至1.0~1.5通常可导致肝昏迷。故认为测定肝病患者血浆氨基酸及BCAA/AAA比值有助于了解肝细胞的功能和肝细胞坏死程度,并可借以判断预后和指导治疗。
(1)BCAA/AAA比值与一些反映肝实质细胞功能的检查结果(如白蛋白、胆碱酯酶、PT百分比)呈正相关,而与反映细胞坏死的检查结果(如ALT、BIL和血氨)呈负相关。血浆BCAA/AAA比值可作为反映肝实质细胞功能的指标,与目前用的肝功能试验比较,这一指标敏感性较高。
(2)甲硫氨酸值和AAA值呈相关,血浆甲硫氨酸值和AAA值都是反映肝细胞坏死的敏感指标。
(3)血浆氨基酸谱的测定结果可鉴别梗阻性和肝细胞性黄疸。肝外阻塞性黄疸患者血浆氨基酸模式大致正常,而肝细胞性黄疸患者除BCAA正常外,其它所有氨基酸均明显升高(尤其是甲硫氨酸、苯丙氨酸、酪氨酸、赖氨酸、门冬氨酸和脯氨酸),可高达正常值的100%~400%,充分显示其比常规肝功能试验的鉴别价值为大。