颅脑创伤后预防性抗癫癎治疗的作用
出处:按学科分类—医药、卫生 第二军医大学出版社《颅脑创伤临床救治指南》第142页(12777字)
简介
目前大多数人认为苯妥英钠、苯巴比妥、卡马西平对预防颅脑创伤后2周内早期癫癎发作有效,但并不能阻止晚期癫癎的发生,因而主张对脑外伤后有发作高危风险的患者立即给予预防性抗癫癎治疗1~2周。也有研究证实预防性抗癫癎药对早、晚期癫癎发作均无效。
一、概述
早在希波克拉底时代,人们就清楚认识到,外伤能够导致癎性发作。外伤后癫癎约占整个癫癎患者的20%,是第2种常见的获得性癫癎。据统计,美国每年约有42.2万人因为交通事故造成脑外伤而住院治疗;在脑外伤住院患者中总癫癎发病率为5%~7%,在严重非穿通性脑创伤患者中为11%,而穿通性脑创伤患者发病率则上升到35%~50%。
第二次世界大战后,随着战争中颅脑创伤患者的增多,外伤后癫癎发病率较第一次世界大战明显增高。这就引起了人们对外伤后癫癎预防用药的高度重视。早期预防性应用抗癫癎药得到了临床肯定,也得到了动物实验的支持。然而,随着近来研究方法的科学化、规范化,越来越多的证据表明,颅脑创伤后预防性应用抗癫癎药并不能阻止晚期癫癎的发生。1972年对美国神经外科医师的调查表明,只有60%的医生赞成预防使用抗癫癎药(Rapport,1973)。1998年美国物理医学与康复学院脑外伤小组(Brain Injury Special Interest Group of the American Academy of Physical Medicine and Rehabilitation)对预防用药提出了如下建议。
(1)治疗标准:如无癫癎发作病史,不建议对非穿通性脑外伤患者预防应用苯妥英钠、卡马西平、丙戊酸钠、苯巴比妥以阻止晚期癫癎发作。
(2)对高危患者可预防使用苯妥英钠、卡马西平、苯巴比妥来阻止早期癫癎发作。
(3)不建议对穿通性脑外伤患者预防应用苯妥英钠、卡马西平、丙戊酸钠、苯巴比妥以阻止晚期癫癎发作。
(一)定义
明确定义外伤后发作及外伤后癫癎是必要的,因为其与研究范围相关,定义不统一仍是目前研究的最主要障碍。发作为有限的事件,由偶然的、过度的、病理性放电引起;而癫癎是反复发作的神经系统慢性疾病。外伤后发作和外伤后癫癎无论是病因还是预后、治疗均不相同。其他发作如运动中常可见到的震荡性惊厥,不属于癎性发作,虽然症状相似然而无需治疗。外伤后癫癎发作可分为早期癫癎发作(发生于外伤后7d之内)和晚期癫癎发作(发生于外伤后7d之后)。早期癫癎发作常与脑挫裂伤、凹陷性骨折、急性脑水肿、蛛网膜下隙血肿、颅内血肿刺激有关,多属暂时性发作。晚期癫癎发作多由脑膜-脑瘢痕、陈旧性凹陷性骨折压迫、脑脓肿、颅内异物、慢性硬膜下血肿引起;多数脑内已形成固定的癫癎灶,发作多为持续性。早期癫癎发作又可分为即刻发作(24h内发作)和延迟发作(1~7d之内)。
(二)发生率
临床工作者常协同评估外伤后不同时间癫癎的发作风险,但是由于定义、随访方法的不同及病例选择的差异,使研究非常困难。由于长期随访耗费太大,一些研究仅致力于存有高发作风险的患者。
普通人群癫癎发生率为0.5%~2%,外伤后癫癎总发生率为2%~2.5%,住院患者5%,早期发作发生率为2%~6%,儿童更高。脑外伤后第1年内,晚期发作风险超出普通人群癫癎发生率约12%。晚期发作风险随时间推移而逐渐下降,Jennett指出没有发作的脑外伤患者5年以后发作风险已和正常人群相似;而穿通性颅脑损伤后15年内的发作风险仍有上升。
(三)高危因素
经过对继往文献的回顾分析,除外伤严重程度外并未发现其他与发作风险简单相关的因素。即刻发作,被认为是外伤的急性反应,晚期发作则直接和癎灶相关,是外伤后癫癎形成的潜在风险因素。现将早、晚期发作特殊风险因素列举如下:
(1)早期发作特殊风险因素:①穿通性脑外伤;②颅内血肿;③脑挫伤;④皮质撕裂;⑤线性或凹陷性颅骨骨折;⑥昏迷24h;⑦局灶神经症状;⑧儿童5岁。
(2)晚期发作特殊风险因素:①穿通性脑外伤;②颅内血肿;③脑挫伤;④皮质撕裂;⑤凹陷性颅骨骨折;⑥昏迷24h;⑦早期发作。
有穿通性颅脑损伤的患者,早、晚期发作和癫癎形成的风险最大,持续时间最长。如上所述,急性硬膜下血肿、颅内血肿、皮质撕裂、脑挫伤与外伤后癫癎有明显相关而硬膜外血肿风险相对较小。在非战争性创伤人群中,晚期发作的最大风险因素是硬膜下血肿和脑挫伤。
二、预防用药理论基础
(一)预防用药的潜在作用
在颅脑创伤患者中癫癎发生率相对较高,预防性使用抗癫癎药具有潜在益处。
据统计分析,伤后第1天是发作高风险期,约有1/3患者第1次发作发生在伤后1h内,另外1/3患者在第一天内稍晚时间发作。在颅脑创伤急性期,这些发作可进一步加重脑组织损伤,导致脑血流增多、颅内压升高、脑代谢需求增加(糖利用、乳酸产生、细胞性/系统性酸中毒)、兴奋性神经递质过度释放、呼吸功能下降(低氧、高二氧化碳),从而引起或加剧脑水肿、缺血、坏死,导致进一步的机体损伤和神经功能状况的恶化。
阻止发作可防止突发损伤、精神异常和生活能力的丧失。
预防应用抗癫癎药,还有可能会消除或抑制癎灶的形成。Servit(1960)曾用氢氧化铝局部注射至小鼠额叶而制造了与外伤后癫癎较为类似的听觉发作模型,在此实验中,他发现苯巴比妥可显着降低癫癎发生率。在类似的猴模型中,苯巴比妥、苯妥英钠也显示了良好的预防效果。Rapport等(1975)用猫的慢性诱导性癫癎模型也证明了苯妥英钠的预防作用。总之,动物实验已显示,初期的反复发作可起点燃作用,导致永久性癎灶的形成;进行药物预防可明显减少癎性发作的发生。
(二)常用抗癫癎药物的作用机制及不良反应
苯妥英钠、苯巴比妥、卡马西平、丙戊酸钠为目前使用最多的预防性抗癫癎药物。
1.苯妥英钠
苯妥英钠在实验性癫癎模型中可完全消除电休克所特有的强直惊厥相。其抗癫癎作用机制尚未完全阐明,实验证实它对癫癎病灶的异常放电没有抑制作用,但可阻止放电向病灶周围正常脑组织的扩散。常见智能衰退、抑郁、精神运动迟缓等神经系统并发症,也可发生巨幼红细胞性贫血、再生障碍性贫血、白细胞减少及淋巴结病。皮疹是苯妥英钠相当罕见的不良反应;牙龈增生是苯妥英钠特有的不良反应,剂量较大及使用时间较长者更严重。长期使用苯妥英钠可引起无症状性血清碱性磷酸酶及丙氨酸氨基转移酶升高,也可导致明显的低血钙及骨软化。高血清浓度可抑制胰岛素的释放而产生高血糖。有致畸性。
2.苯巴比妥
苯巴比妥确切的抗癎作用机制未明,但其兼有抑制癫癎放电传播和升高诱发实验发作阈限的作用。它对中枢神经系统的作用机制包括:①减轻突触后神经递质反应,增强GABA介导的抑制作用及减低谷氨酸能及胆碱能兴奋性,它也直接增加膜的氯离子传导;②突触前作用以减少钙进入神经元及阻滞神经递质释放;③非突触性作用为减低和电压有关的钠和钾的传导,并阻止反复点燃。即使苯巴比妥血药浓度在有效治疗范围(10~40μg/m1)内,仍然可出现情绪、行为及认知功能受损的神经精神毒性表现。可发生巨幼红细胞性贫血及巨红细胞增多症,也可出现各种皮疹。有致畸性。
3.卡马西平
卡马西平的抗癫癎作用机制尚不清楚,但它似具有许多与苯妥英钠相同的作用。其最可能的作用方式为限制高频持续的反复点燃,它也影响一些神经递质的作用。卡马西平最常见的与剂量有关的不良反应为协调障碍,通常包括眼球运动障碍,其结果产生头晕、视物模糊及复视,或平衡障碍引起共济失调。发生血液学障碍很罕见,一旦发生则较严重。可见骨髓抑制及增殖性作用。也可导致食欲不振、恶心及呕吐,多见于开始用药的几周内。皮肤反应见于3%患者,发生率较高者主要是剂量太大,多发生在用药后的早期,大多皮疹为斑丘疹、麻疹样、荨麻疹样或泡状疹,一般不需停药。剥脱性皮炎较少见,发生后需停药。用卡马西平曾见低钠血症及低渗透压血症,机制不明。致畸性很小。
4.丙戊酸钠
丙戊酸钠可能的作用机制有以下几点:①增加脑内抑制性神经递质GABA的浓度;②选择性增强突触后对GABA的反应;③直接作用于神经元膜,例如改变钾传导性;④减低脑内兴奋性氨基酸神经递质-天门冬氨酸的浓度。服用丙戊酸钠可发生食欲不振、恶心、呕吐、消化不良、腹泻及便秘,偶有发生胰腺炎的报道。常有可逆性毛发脱落,发生率在2.6%~12%之间。可见血小板减少及皮肤青肿,也有血小板功能异常的报道。常见震颤及无症状性肝转氨酶的增高可能与剂量有关,此为可逆性的。严重肝毒伴死亡者罕见,似由特异反应性所致,多见于治疗之初6个月,报道多见于儿童,且许多均见于已有发育迟缓或伴有神经系统疾病者。丙戊酸钠可抑制一些细胞代谢有关的酶,故可引起各种代谢障碍。常见无症状的血氨升高,少数患者可发生脑病,偶见死亡。有致畸性。
综上所述,在预防应用这些抗癫癎药时,要综合考虑其药理作用和不良反应,以使其最大限度地发挥预防作用,而不良反应最少。
三、临床验证
(一)关于预防用药对早、晚期癫癎发作的影响
1.预防用药对早期发作的作用
前瞻、随机、对照研究显示苯妥英钠、苯巴比妥、卡马西平可明显减少早期癫癎发作风险。Temkin曾报道,早期发作发生率在苯妥英钠治疗组为3.6%,而在对照组为14.2%。Pechadre报道早期发作发生率在苯妥英钠治疗组及对照组分别为6%、25%。Glotzher也报道卡马西平可明显减少早期发作的发生。
2.预防用药对晚期发作的影响
(1)回顾性、无对照、非随机临床研究:受动物研究中抗癫癎药可阻止癎性形成的鼓励,早期回顾性、无对照、非随机临床研究广泛,结果令人鼓舞(表18-1)。
表18-1 回顾性无对照非随机临床预防研究


注:CHI、PHI、LPTS分别指闭合性、穿通性颅脑外伤、外伤后晚期发作
1)对苯妥英钠的临床研究:Young、Rapp曾于1979年无对照地评估了苯妥英钠的预防作用,他们从重型颅脑创伤患者中筛选出84例发作风险大于15%的患者,发现虽然预防治疗也导致了较低的不良反应的发生,但是癫癎发生率只有6%,故认为预防性使用抗癫癎药对防止晚期发作有效。与此类似,Wohns和Wyler经对外伤患者随访至少一年后发现,苯妥英钠治疗者中仅10%有外伤后癫癎发生,而在对照组癫癎发生率高达50%。
2)对苯巴比妥的临床研究:Servit和Musi1以苯巴比妥或苯妥英钠治疗了143例患者,结果外伤后癫癎发生率在23例未治疗患者中为25%,在治疗组中为2.1%。1992年,Murri对390例重型颅脑创伤患者进行了无对照研究。在研究中他监测了血药浓度,以及时调整剂量确保苯巴比妥处于有效治疗浓度范围内(即5~30g/L)。结果有293人完成了该试验;在外伤后12个月时,共有6人(2.04%)有发作。故而Murri认为预防用药是有作用的,并建议在外伤后最初2个月内预防应用苯巴比妥,即使是小剂量也可以阻止癫癎发作。
3)对卡马西平的临床研究:1990年Heikinnen对连续收入Oulu大学中心医院的55例闭合型颅脑外伤患者进行了无对照卡马西平、苯妥英钠预防研究,平均随访5.7年,结果癫癎发生率为18%。Heikinnen据此认为所有颅脑外伤患者均应接受卡马西平、苯妥英预防治疗3~6个月。
4)对丙戊酸钠的临床研究:Price回顾分析了143例以丙戊酸钠为预防药物的高危患者,发现他们没有一人发生癫癎,故认为丙戊酸钠具有很好的预防效果。
(2)临床前瞻性、随机、对照研究:前瞻性、随机、对照临床实验数量有限,目前仅有8篇严格设计的外伤后癫癎预防性研究(表18-2);除1例外,均显示预防性应用抗癫癎药对早期发作有效,对预防晚期发作无效,甚至有4例显示苯妥英钠治疗组晚期癫癎发生率高于对照组。
表18-2 临床前瞻性随机对照实验
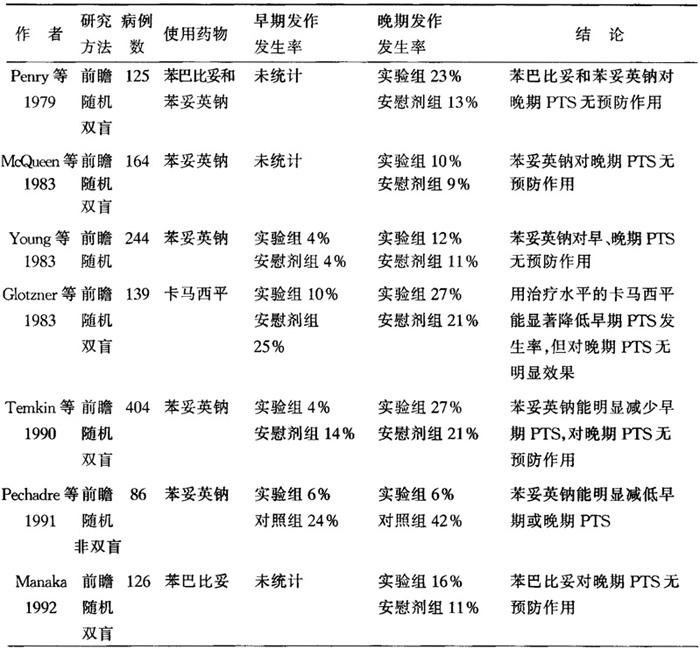
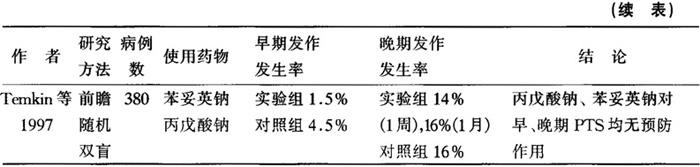
注:PTS指外伤后癫癎
1)对苯妥英钠的临床研究:Young等对244例脑创伤患者进行前瞻性随机双盲研究,报道苯妥英钠在预防早期或晚期外伤后癫癎中无作用。但在苯妥英钠血浆浓度高于12mg/L时无癫癎发生,因此也存在着这种可能,即高浓度药物在防止晚期发作时有效。McQueen等在对164例接受安慰剂或苯妥英钠治疗以防止外伤后癫癎发作者的前瞻性随机双盲研究中发现,在治疗组晚期癫癎发生率无明显下降。Temkin等报道最大一组的前瞻性随机双盲对照研究结果,对404例患者评价苯妥英钠对早期和晚期发作的预防效果;他们进行了单独的血药浓度监测,并调整剂量使至少70%患者的血药浓度维持在治疗水平,结果有3/4的患者在他们第1次晚期发作的那天药物浓度已达到治疗水平,在治疗组早期癫癎发生率明显降低,但晚期癫癎发生率无明显下降。
然而,Pechadre等在对86例苯妥英钠治疗早期和晚期癫癎发生率的前瞻性随机双盲研究中发现,在治疗组早期和晚期癫癎发生率均有明显下降。
2)对苯巴比妥的临床研究:Penry等报道了一组包括125例高危脑外伤患者的研究,随机给予安慰剂或苯巴比妥和苯妥英钠联用,患者治疗时间达18个月并再随访18个月。36个月中,两组患者癫癎发生率无明显差别(治疗组23%,安慰剂组13%)。Manaka随机给予126例脑外伤患者以苯巴比妥或安慰剂,结果实验组晚期癫癎发病率16%,对照组为11%,证明苯巴比妥对晚期发作无预防作用。
3)对卡马西平的临床研究:Glotzner等在对139例接受卡马西平预防早期和晚期发作的前瞻性随机双盲研究中,发现在治疗组中早期癫癎发生率明显下降,而晚期发作无明显变化。
4)对丙戊酸钠的临床研究:1997年Temkin进行了丙戊酸钠随机双盲研究。患者被随机分为三组:一组接受苯妥英钠治疗7d,另一组用丙戊酸钠治疗1个月,第三组用丙戊酸钠治疗6个月。结果表明晚期癫癎发生率在苯妥英钠组为13%,在两组丙戊酸钠组为16%,并无明显差异。死亡率(2年时)前组为13.4%,后组为7.2%。
总之,目前有限的、科学的临床研究绝大多数表明,预防性抗癫癎治疗(苯妥英钠、苯巴比妥、卡马西平、丙戊酸钠)对早期发作是有效的,但并不能降低晚期癫癎发生率、死亡率。
(二)关于预防用药的不良反应
外伤后预防性给予抗癫癎药有时会发生显着的特异性或剂量相关性不良反应,这包括血液学的、肝脏的、皮肤的、神经系统的及内分泌等不良反应。有时还会发生一些罕见的致死性不良反应。Temkin曾对已发表数据进行了回顾分析,以研究早期预防治疗是否会导致显着的不良反应。在开始2周内,药物不良反应发生率低,与安慰剂组相比无明显差别。第1周,苯妥英钠组变态反应发生率为0.6%,安慰剂组为0%;第2周,苯妥英钠组为2.5%,安慰剂组为0%,死亡率相似。这表明服用苯妥英钠1~2周尚不致于导致明显的不良反应的发生。
由于脑创伤患者本身就有或重或轻的意识受损,因而抗癫癎药对意识的影响尤受关注。研究表明抗癫癎药可导致单独或附加的意识影响。对健康成人的双盲研究表明,苯妥英钠、苯巴比妥、卡马西平可明显导致记忆力受损(Meador,1993)。Dikmen经回顾分析发现,重型颅脑创伤后服用苯妥英钠1个月时与对照组相比,神经心理明显受损。Temkin在进行苯妥英钠预防实验时,对患者的神经行为进行检查后发现,在外伤后1个月治疗组78%的患者有严重的意识受损。而这种严重意识受损的发生率,据其他人报道,在安慰剂对照患者中仅为47%,差别显着。
另外,抗癎药对神经功能恢复的影响也不应忽视。动物实验已显示,抗癫癎药可明显影响外伤后意识的恢复。关于这方面的临床研究尚待深入。
总之,在进行预防性抗癫癎治疗时,不仅要考虑它们可能会带来的正面效应,还要考虑它们潜在的不良反应。
四、关键点
(一)早期发作
(1)外伤后早期癫癎的预防首先应去除其诱发因素,及时行清创手术,去除异物及骨折片,切除无生机的脑组织,保护脑和软脑膜的血液供应,缝合修补硬脑膜,同时及早使用脱水剂、激素等措施降低脑水肿,应用尼莫地平等药物防止脑血管痉挛。
(2)对有发作高风险的患者可给予预防性抗癫癎治疗。对于具体的预防用药时间长短的选择应权衡利弊,考虑药物效能/不良反应比,以使治疗效果最佳,而不良反应发生风险小。血药浓度监测对实现这一目的是有帮助的。现普遍认为,对于存在高危因素的患者,在外伤后最初1周内预防性行抗癎治疗效果最佳,不良反应最少。
(二)晚期发作
所谓预防应是通过对发病机制的干预来达到阻止发作的目的,然而现有的抗癎药无法满足该要求,它们只能对放电的扩散、传播起阻断作用,控制发作,防止癫癎所造成的继发性脑损害。所进行的有限的科学的临床实验也有力地证明了这一点。到目前为止,通过对苯妥英钠、苯巴比妥、卡马西平、丙戊酸钠的临床验证尚未证实它们的预防性应用对阻止晚期癫癎发作有效。因此无需用抗癫癎药来预防晚期癫癎发作。但是,我们应该认识到已有报道的抗癎药预防应用的失败,并不能代表对其他药物的验证也会出现类似的结果。尤其对于新出现的抗癫癎药,如氨己烯酸、加巴喷丁、托吡酯、拉莫三嗪,它们具有不同的抗癫癎机制,可调节兴奋与抑制性氨基酸递质浓度,阻止癫癎的发展。因而,尚有必要继续对这些新出现的抗癫癎药进行临床验证。
五、展望
(一)抗癫癎药预防治疗
目前,对抗癫癎药在预防晚期发作中所起作用的认识尚未达成统一意见。最近,有人调查了127位神经外科医生对外伤后癫癎预防治疗所持态度,其中36%的医生不管外伤情况如何,一律不进行预防治疗;而另12%的医生则不管病情如何,对所有外伤患者都进行预防治疗,剩下52%的医生则视病情如何而决定是否进行预防治疗。造成这种状况的原因,与长期以来无对照临床研究、回顾性观察及有限的随机、双盲、安慰剂对照研究结论的不统一有关。因而,今后尚有必要进行附加的前瞻性、随机、对照、大样本研究,尤其是对研究较少的卡马西平、丙戊酸钠。当然,进一步明确研究对象范畴、入选标准、实验设计方案、预后评定指标及规范的给药方案也是十分必要的;同时在进行进一步的预防用药研究时,也应进行仔细的血药浓度监测,因为外伤后患者处于高代谢状态,抗癫癎药药动学也因此而发生相应变化。
(二)替代治疗
目前,外伤后癫癎发病机制尚未阐明,但是应当相信,随着对外伤后癫癎发病机制研究的深入,必将会推动更合理的预防用药方案的确定。
含铁血黄素在癎性形成中所起作用已得到了绝大多数临床医师的肯定。颅脑创伤后红细胞外渗、溶解和含铁血黄素沉积于神经纤维网内,与癫癎发生有直接联系,这是人类外伤后的显着特征。许多学者都发现只要皮质组织内存在血液,就易引起癫癎的发生。动物实验也证实,铁具有致癎作用。这种致癎作用与其氧化还原特性有关。铁的氧化导致了氧、羟自由基及过氧化氢的生成。这些物质可作用于多不饱和脂肪酸及细胞膜,造成脱氢及过氧化反应的随后传递。这种非酶促的脂质过氧化反应的启动、传递引起细胞膜破裂及微环境的改变,导致了癫癎发作。因而在颅脑创伤后给于抗氧化治疗,将可能起到预防癫癎发作的效果。Yokoi将500nmol氯化铁注射到鼠的皮质感觉运动区后,15~45min即可在脑电图上观察到尖波,70~90min后有癫癎发作。如提前30min注射腺苷、清除自由基,则可延迟或阻止癎样放电的发生。这表明非抗癫癎性药物也可起到阻止癫癎形成的作用,因而外伤后癫癎的预防治疗不应仅局限于抗癫癎药,可根据其发病机制尝试应用其他药物。
目前几种新的神经保护剂对外伤后癫癎的预防作用正在试验和临床验证中(表18-3)。所有这些非抗惊厥成分可能代表了将来对外伤后癫癎形成的药物干预方向,然而目前尚未得到广泛的临床应用。
表18-3 外伤后癫癎形成的非抗惊厥药物干预


注:此表引自lndice A,Murri L.Pharmacological prophylaxis of posttraumatic epilepsy.Drugs,2000,59(5):1091
【参考文献】:
1 沈鼎烈主编.临床癫癎学.上海:上海科学技术出版社,1994
2 Annegers JF,Hauser WA,Coan SP,et al.A population based study of seizures after traumatic brain injury.N Engl J Med,1998,338:20
3 The Brain Foundation.The AmericanAssociation of Neurological Surgeons.The joint section on neurotrauma and critical Core.The role of antiseizure prophylaxis following head injury.J Neurotrauma,2000,17:549
4 Brain Injury Special Interest Group of the American Academy of Physical Medicine and Rehabilitation.Practice parameter:antiepileptic drug treatment ofposttraumatic seizures.Arch Phys Med Rehabit,1998,79:594
5 Chadwick D.Seizures and epilepsy after traumatic brain injury.Lancet,2000,355:334
6 Dauch WA,Schutze M,Guttinger M,et al.Post-traumatic seizure prevention-results of a survey of 127 neurosurgery clinics.Zentralbl Neurochir,1996,57:190
7 Dikmen SS,Temkin NR,Miller B,et al.Neurobehavioral effects of phenytoin prophylaxis of posttraumatic seizures.JAMA,1991,265:1271
8 Goldstein LB,Davis JN.Restorative neurology drugs and recovery following stroke.Stroke,1990,21:1636
9 Haltiner AM,Newell DW,Temkin NR,et al.Side effects and mortality associated with use of phenytoin for early posttraumatic seizure prophylaxis.J Neurosurg,1999,91:588
10 Indice A,Murri L.Pharmacological prophylaxis of posttraumatic epilepsy.Drugs,2000,59(5):1091
11 Massagli TL.Neurobehavioral effects of phenytoin,carbamazepine and valproic acid:implications for use in traumatic brain injury.Arch Phys Med Rehabit,1991,72:219
12 Oxbury JM,Polkey CE,Duchowny M.Intractable focal epilepsy.London:W.B.Sanders,2000.185~194
13 Schierhont G,Roberts I.Prophylactic antiepileptic agents after head injury:a systematic review.J Neurol Neurosurg Psychiatry,1998,64:108
14 Stuart A,Yablon MD.Posttraurnatic seizures.Arch Phys Med Rehabit,1993,74:983
15 Temkin NR,Dikmen SS,Wilensky AJ,et al.A randomized,double-blind study of phenytoin for the prevention of post-traumatic seizures.N Engl J Med,1990,323:497
16 Willmore L.Posttraumatic epilepsy:cellular mechanism and implications for treatment.Epilepsia,1990,31(Suppl 3):s67
17 Willmore L.Prophylactic antiepileptic treatment.In:Engel Jr,eds.Epilepsy:a comprehensive textbook.Philadelphia:Lippincott-Raven Publishers,1997
18 Yokoi I,Mori A,Kabuto H,et al.Adenosines scavenged hydroxylradicals and prevented posttraumatic epilepsy.Free Radic Biol Med,1995,19(4):473